Hidrops fetal
Diciembre 2013
45.- HIDROPS FETAL
1.- Etiología :
FETALES
1.- Hematológicas:
Incompatibilidad Rh.
Alfa talasemia homozigota.
Deficiencia de G-6-PDH homozigota.
Transfusión feto materna.
Transfusión feto-fetal.
2.- Cardiovasculares:
Cardiopatías congénitas severas.
Cierre prematuro del foramen oval.
Miocarditis ( Coxsackie virus ).
Fístulas arteriovenosas.
Taquiarritmias: T.P.S.V.,
Flutter auricular.
Bradiarritmias.
Fibroelastosis.
Anomalías cardiacas (drenaje venoso anómalo).
3.- Pulmonares:
Malformación adenomatosa-quística.
Linfagiectasia pulmonar.
Hipoplasia pulmonar.
4.- Renales:
Síndrome nefrótico congénito.
Trombosis vena renal.
5.- Infecciones intrauterinas:
TORCH.
Leptospira.
Chagas.
Sífilis.
Parvovirus 19.
6.- Malformaciones congénitas:
Acondroplasia.
Trisomias.
Síndrome de Turner.
7.- Misceláneas:
Fibrosis quística de Páncreas.
Neuroblastoma fetal.
Esclerosis ulcerosa.
Enfermedad de Depósito (E. de Gaucher).
PLACENTARIAS:
Trombosis vena umbilical.
Trombosis vena coriónica.
Carioangioma placentario.
MATERNAS:
Diabetes.
Toxemia
2.-
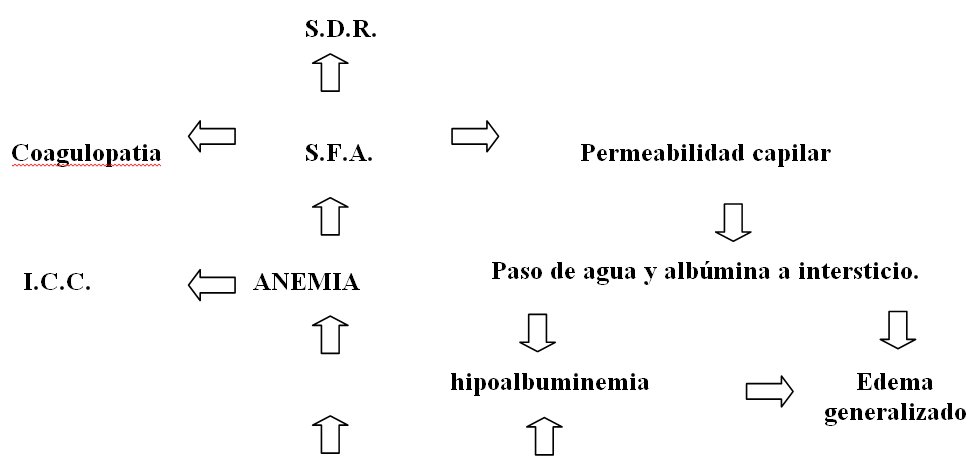
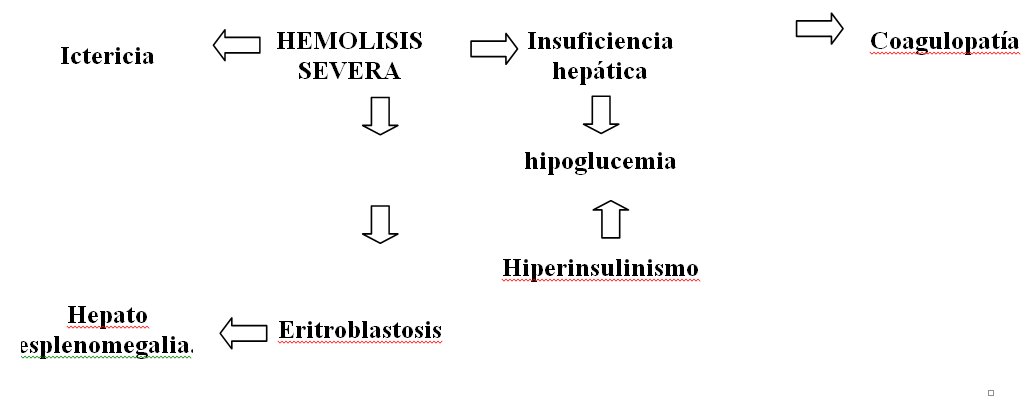
ETIOPATOGENIA DEL HIDROPS
Existen muchos factores desconocidos que desencadenan auténticamente el Hidrops.
Se describe a continuación la etiopatogenia cuando se debe a una hemólisis intraútero

TRATAMIENTO :
El equipo neonatológico debe estar avisado desde antes del nacimiento.
Asistirán al parto 2-3 neonatólogos.
Desde el momento que se conozca el hecho se tendrá preparado en la U.C.I.N. todo lo que se va a necesitar:
Cuna de calor radiante, respiradores: convencional y de alta frecuencia, monitor, caja de exanguino, jeringas de paracentesis...
Siempre se deberá tener preparado un concentrado de hematíes O Rh(-) si se sospechara una anemia hemolítica.
Se llevará a cabo una reanimación rápida que consistirá:
Un neonatólogo se encargará de la situación respiratoria con ventilación asistida si fuera necesario.
Otro neonatólogo debe cateterizar la vena umbilical de donde se sacará sangre para pH, gases, Sistemático de sangre,glucemia, bilirrubina, proteínas totales, grupo, Rh, Coombs, TORCH y ViH.
Este cateter se deja ahí para realizar además :
Monitorizar P.V.C.,FR, Tª y TA.
Si se sospechara una anemia hemolítica se extrarían 20 cc de sangre del niño y se introducíran 10 cc. de concentrado de hematies, como en ese momento no se tienen resultados se introduciran 50cc y se sacaran 70 cc. de 10 en 10 o si el niño fuera de < de 2500 gr de 5 en 5. Cuando es un hidrops sin anemia no se realizará transfusión ni exanguinotransfusión. Si la ascitis es muy severa y dificulta la respiración, Realizar paracentesis, pinchando en el punto de Mc Burney (linea que une el ombligo con la espina iliaca izquierda en el punto de unión del 1/3 externo con los 2/3 internos).
Vía periférica para drogas vasoactivas.
Al terminar la EXT poned goteo de Bicarbonato 1/6M según protocolo de Acidosis Metabólica (42 cc de S. glucosado al 10% y 8 cc de Bicarbonato 1 M).
Controlar diuresis.
Después de realizados los anteriores pasos a), b), c) y d) :
Cateterizar arteria umbilical.
Realizar placa anteroposterior y lateral de Torax y Abdomen para localizar catéteres y evaluar situación cardiopulmonar.
Seguidamente se evaluarán ó controlarán:
Ictericia :
Debe usarse la fototerapia discontinua controlando la bilirrubina/6 horas.Se pondrá fototerapia siempre que el hidrops sea hemolítico aunque no exista ictericia.
Se hará exanguinotransfusión total, según protocolo del Servicio,una vez que el niño esté estabilizado. Se intenta conseguir una hemoglobina de 14g%.
La exanguinotransfusión no debe interrumpir ninguna de las medidas que se estén realizando (incluso la diálisis).Se recambiarán 2-3 volúmenes.
Es capital, valorar frecuentemente durante la EXT la presión arterial y la PVC para hacer balances negativos si PVC contínua elevada y la PA normal o alta.
Si la PA tiende a
bajar el pronóstico es malo.
Hipoglucemia:
Ver protocolo de hipoglucemia.
Coagulopatía :
No olvidar el Konakión, pero pese a ello puede produccirse H.I.C. y H. pulmonar
Hay que vigilar la aparición de sangrado cutáneo hasta que lleguen los resultados analíticos de factores de coagulación.
Manejo de los líquidos :
Hay que conseguir balances negativos en las primeras 48-72 horas.
Para ello:
Restricción de líquidos por lo menos del 25%.
Poner Furosemida a una dosis de 2 mg/Kg IV. Luego a razón de 4 a 8 mg/Kg/día en goteo, disuelto en la menor cantidad de suero glucosado, para que le pase a 0,1-0,2 cc/hora durante todo el día; retirándolo o disminuyendo la cantidad de Furosemida, según diuresis y peso del niño.
Tratar de ajustar el pH.
Valorar la volemia después de corregida la asfixia. Nos podemos encontrar ante estas situaciones que obligan a un manejo muy cuidadoso de los líquidos:
PVC > 10 y PA elevada :
Seguir con diuréticos.
Si hay que realizar una segunda EXT se obtendrán balances negativos de 10-15 cc/Kg, intentando dejar la PVC en 8 cm H20.
PVC baja y PA baja:
Indicar Dopamina.
Si existiera anemia intensa, transfundir sangre.
Si se está haciendo la EXT hacerla con balances positivos hasta remontar dichos parámetros.
PVC alta y TA normal o disminuida:
En esta situación probablemente existe insuficiencia miocardiaca:
Repetir furosemida.
Administrar Dopamina, 5 mcg/Kg/minuto.
Diálisis peritoneal: Hay hidrops de tal gravedad que el balance negativo de líquidos durante las primeras 48-72 horas sólo puede hacerse con diálisis. Con ello se puede hacer perder un 40% del peso llevando al niño al peso que le correspondería según la edad gestacional.(Ver protocolo de Diálisis).
Control de las hemorragias:
Según la clínica y los estudios de coagulación y dependiendo de la situación hemodinámica, poner plasma fresco, sangre fresca o los factores deficitarios.
Tratamiento de continuación:
Los días siguientes 2,3,4 y 5º prevenir la aparición de hemorragias y controlar la hemolisis.
Se repetirán las E.X.T. según cifras de bilirrubina.
Se transfundirán plasma fresco si hay hemorragia y concentrado de hematíes si anemia. Fototerapia.