Catéter venoso umbilical y abceso hepático
Febrero 2021
Un perfecto medio de
cultivo
Bassani G. Sociedad Suiza de Neonatología Febrero 2021 www.neonet.ch
El absceso hepático neonatal es
poco común, conlleva una alta mortalidad y es difícil de diagnosticar.
Desde los primeros informes en la década de 1930, se han reportado menos
de 100 casos en la literatura (1). Los principales factores de riesgo
son la sepsis comprobada por cultivo, el cateterismo umbilical, los
catéteres centrales de nutrición parenteral, la enterocolitis
necrotizante, la cirugía y la prematuridad. En este Reporte presentamos
el caso de un recién nacido prematuro con sepsis de inicio tardío
asociada al catéter y abscesos hepáticos múltiples (HA) por
Staphylococcus aureus sensible a meticilina (SASM).
Introducción
Esta bebé prematura nació a las 28
5/7 semanas de gestación por parto vaginal normal como la Gemela 1 de un
embarazo monocoriónico - diamniótico. A las 28 2/7 semanas de gestación,
la madre había sido ingresada para tocólisis debido a
contracciones prematuras. Había recibido un curso completo de
corticosteroides prenatales. No hubo evidencia de corioamnionitis, y los
frotis vaginales permanecieron negativos.
La niña se adaptó bien con scores Apgar de 7, 7 y 8 a los 1, 5 y 10 minutos, respectivamente. El valor de pH del cordón umbilical arterial fue de 7,15. El peso al nacer fue 1 .070 g (P25 - 50). Inicialmente requirió ventilación con bolsa y mascarilla durante algunos minutos debido al escaso esfuerzo respiratorio; luego fue transicionada a CPAP nasal por distrés respiratorio, sin oxígeno suplementario. Se insertó un catéter venoso umbilical (CVU) para nutrición parenteral.
La Radiografía de control post procedimiento mostró colocación de punta del catéter dentro del hígado, y el CVU se volvió a colocar en una posición prehepática (4,5 cm) (Figura 1). El día de vida (DOL) 3, el CVU fue reemplazado por un catéter central insertado periféricamente (PICC). No se administraron antibióticos al nacer y un primer análisis séptico permaneció negativo.
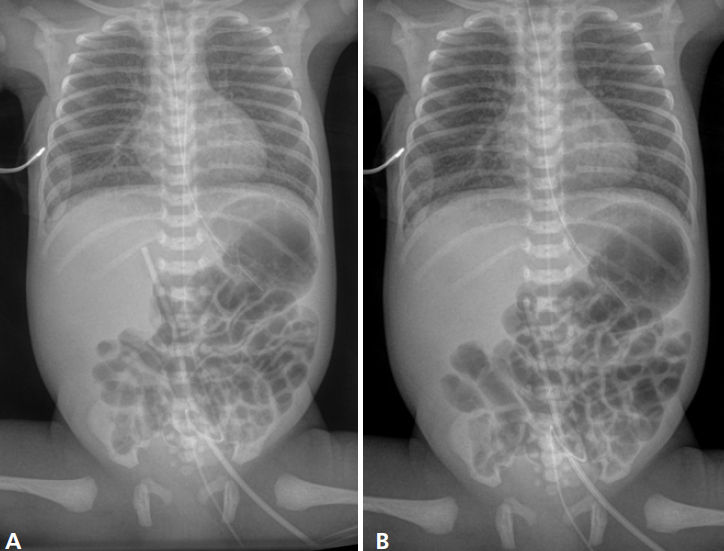
Figura 1.- Radiografías Tórax
después de colocar catéteres umbilicales : la posición intrahepática del
CVU (A) fué corregida a posición prehepática (B).
Ál día de vida (DOL) 4 ,
su estado clínico empeoró, con disminución de la perfusión periférica,
hiperglicemia y elevación de la proteína C reactiva (PCR) a 37 mg / l.
Se sospechó sepsis de inicio tardío y se inició terapia antibiótica
intravenosa empírica con vancomicina y gentamicina. El análisis de una
muestra de LCR fue normal. Los hemocultivos fueron positivos para
Staphylococcus aureus sensible a la meticilina (MSSA), y la terapia con
antibióticos se cambió a flucloxacilina y gentamicina. Los cultivos de
la punta de UVC también fueron positivos para MSSA; un frotis de
placenta, por otro lado, se mantuvo negativo.
En el DOL 5, se realizó una ecografía abdominal (US) dentro de un
estudio clínico sobre las complicaciones asociadas al catéter y,
inesperadamente, reveló múltiples lesiones hipoecogénicas no
vascularizadas hepáticas (fig. 2). El diagnóstico diferencial incluyó
hematomas traumáticos o lesiones infecciosas.
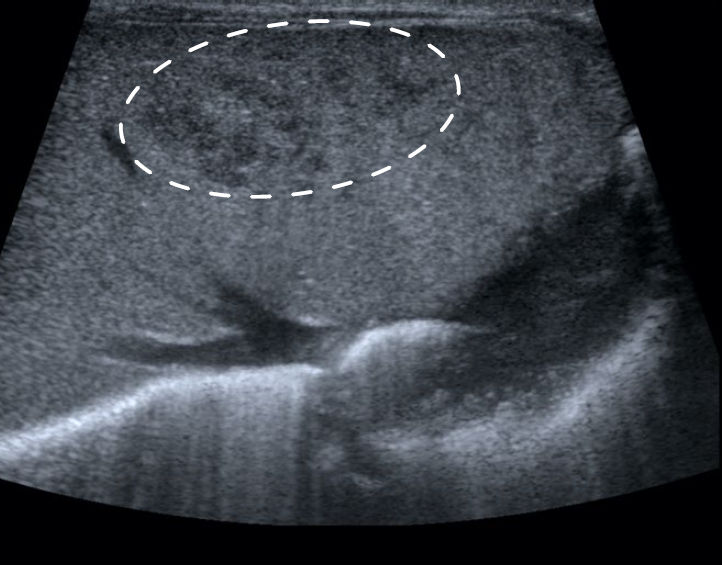
Figura 2.- Ecografía axial al
DOL 5 : múltiples lesiones hipoecoicas mal delimitadas y no
vascularizadas en parénquima hepático.
Dos días más tarde, la imagen ecográfica de las lesiones cambió con la aparición de un centro ecogénico. Además, se encontró un trombo del conducto de Arancio con un aspecto heterogéneo inusual (Figura 3). Estos hallazgos apoyaron la hipótesis de un trombo infectado con varios abscesos hepáticos embólicos (HA). La función hepática se mantuvo inalterada.
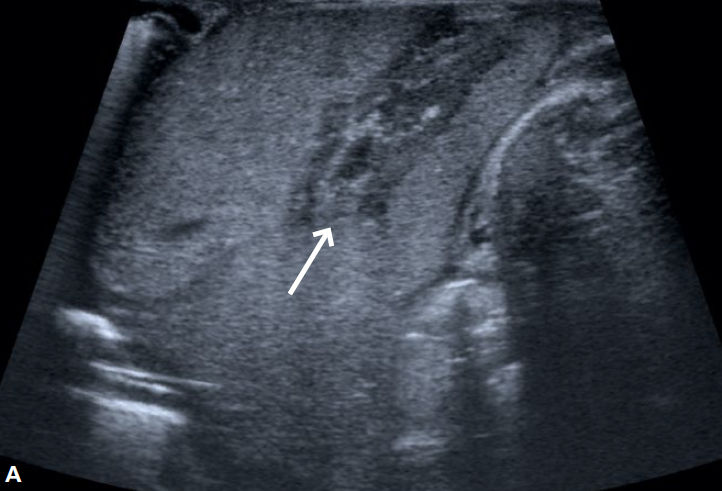
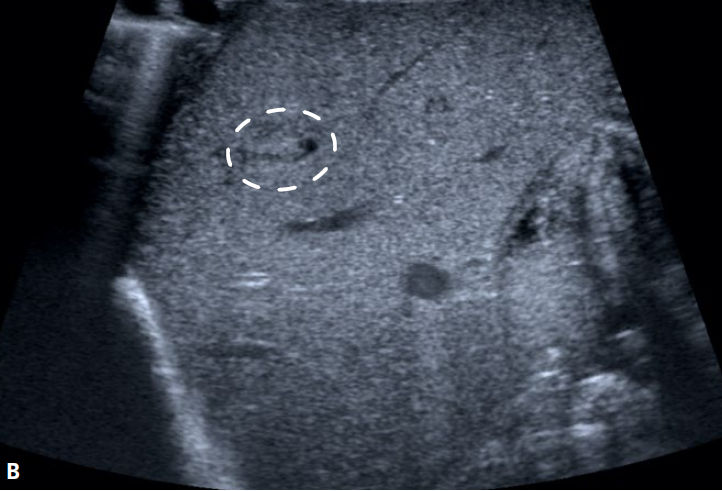
Figura 3.- Ecografía sagital del hígado en DOL 7:
A) Gran trombo no homogéneo del conducto venoso Arancio (flecha)
B) Absceso hepático con centro hiperecoico y halo hipoecoico.
Evaluación ecográfica del ductus venoso fetal
An. Fac. Cienc. Méd. (Asunción) / Vol. 51 - Nº 3, 2018
Con el tratamiento antibiótico, la condición clínica mejoró rápidamente, pero los parámetros inflamatorios y los hemocultivos repetidos se mantuvieron positivos hasta el DOL 9. La PCR comenzó a descender desde el DOL 7 (nivel máximo 85 mg / l) y el primer hemocultivo se volvió negativo en DOL 12. La línea PICC se cambió en el DOL 7 y un análisis séptico más amplio, que incluyó ecografías cardíacas y cerebral, así como frotis de hongos cutáneos, todos permanecieron negativos.
En el DOL 13, se añadió rifampicina para mejorar la penetración del órgano y la gentamicina se interrumpió el DOL 19. Los antibióticos se interrumpieron por completo 6 semanas después del primer hemocultivo negativo. Se realizaron ecografías hepáticas seriadas y se demostró la regresión de las lesiones hepáticas 6 semanas después del diagnóstico inicial.
Discusión
Los abscesos hepáticos (AH) se suelen clasificar en dos tipos anatómicos, solitarios o múltiples. Estos últimos son más comunes y clínicamente asociado con sepsis generalizada. Un AH solitario, en contraste, es típico de una infección localizada usualmente asociada con un curso más subagudo y una falta relativa de síntomas sistémicos (2). Nuestro paciente tenía múltiples AHs con síntomas sépticos al inicio. Las bacterias pueden llegar al hígado por varias vías: 1) invasión directa de una infección contigua; 2) a través de la arteria hepática durante la diseminación hematógena; 3) a través de los conductos biliares; y 4) a través de la circulación portal que drena el sistema gastrointestinal. La vena umbilical es la fuente más frecuente en el neonato (1-3, 7) y la vía de infección más probable en nuestro caso. Varios informes han descrito la asociación entre AH en neonatos con CVU mal posicionado en el parénquima hepático o en posiciones prehepáticas (2, 11).
Además, se sabe que la infusión de soluciones hipertónicas, como la
nutrición parenteral (NP) o las soluciones de dextrosa de alta
concentración a través de CVU mal colocados, contribuyen a un terreno
que facilita el crecimiento bacteriano y la formación de abscesos. En el
caso presentado, la punta del CVU inicialmente se proyectó sobre el
hígado en la radiografía, pero se reposicionó rápidamente a una posición prehepática, antes de que se iniciara la NP. El trombo en el conducto
venoso de Arancio , probablemente creado por una lesión endotelial del
CVU , puede haber sido la fuente de émbolos sépticos a través del sistema
portal. Además, la prematuridad y el muy bajo peso al nacer son factores
de riesgo clásicos para los AH debido a la disminución de la adherencia
y la quimiotaxis de los neutrófilos.
Mientras que los hallazgos clínicos comunes incluyen fiebre, letargo y vómitos, se pueden encontrar distensión abdominal y hepatomegalia (3 - 4). El diagnóstico basado únicamente en las características clínicas es difícil, ya que los signos y síntomas no son específicos (5). Los signos radiográficos de los abscesos hepáticos pueden ser sutiles, pero la ecografía abdominal con sondas lineales de alta frecuencia ha demostrado ser un muy buen método de screening y seguimiento, habitualmente mostrando inicialmente áreas hipoecoicas que evolucionan hacia una lesión hiperecoica más claramente definida que desaparece durante el tratamiento después unas pocas semanas. A veces, se pueden observar calcificaciones distróficas (5). Por lo general, no se requieren estudios de imágenes adicionales.
Las investigaciones de laboratorio
no son útiles ya que las pruebas de función hepática pueden permanecer
normales. En el paciente presentado, las lesiones hepáticas se
descubrieron de forma incidental (en el contexto de un estudio clínico),
pero se justifica un alto índice de sospecha cuando los hemocultivos
siguen siendo positivos a pesar de la terapia antibiótica adecuada. Los
organismos más comunes implicados en el desarrollo de AH incluyen cocos grampositivos, a saber, Staphylococcus spp. (Staphylococcus epidermidis,
Staphylococcus aureus) o Streptococcus spp., y bacilos gramnegativos,
como Hemophilus parainfluenzae, Serratia spp., Enterobacter spp. y
Klebsiella spp., así como Candida spp. Por último, Pseudomonas
aeruginosa también se ha identificado como agente causal en algunos
pacientes prematuros (3, 6).
La terapia de un absceso hepático neonatal se basa en dos estrategias principales: terapia con antibióticos a largo plazo y drenaje quirúrgico. Los AH pequeños y múltiples, como en el presente caso, generalmente se manejan de forma conservadora, ya que no son adecuados para el drenaje quirúrgico o el drenaje percutáneo guiado por imágenes. Debido a la variedad microbiológica encontrada en los casos de AH, es necesaria una terapia inicial de amplio espectro mientras se espera la identificación de los agentes causales.
Se recomienda la aspiración con aguja guiada por ecografía temprana
cuando el absceso no se resuelve en las ecografías seriadas o se
requiere con urgencia la identificación microbiológica. Las indicaciones
para el drenaje de AH solitarios incluyen la falta de mejora en el
manejo conservador dentro de las 24 a 48 horas posteriores al comienzo
de la terapia o el desarrollo de signos de peritonitis (8).
En el pasado, los AH tenían una alta tasa de mortalidad de hasta el 42% (3), pero series de casos pequeñas más recientes informan mejores resultados con la combinación de terapia con antibióticos de larga duración y aspiración con aguja o drenaje quirúrgico si es necesario (9). La falta de estudios epidemiológicos más amplios en la población pediátrica parece reflejar la rareza de esta condición. El infradiagnóstico clínico no puede excluirse formalmente, pero parece poco probable, ya que probablemente resultaría en la muerte en la mayoría de los casos.
Conclusión
Reportamos un caso raro de múltiples AH que se desarrollan poco después de la colocación de una UVC prehepática. En este caso, el principio de «primum non nocere» puede traducirse en asegurar una rigurosa colocación estéril de los UVC incluso en condiciones de reanimación y en la confirmación de la posición de la punta del catéter antes de su uso para nutrición parental y / o sustancias con alta osmolaridad. El cuadro clínico de un HA neonatal no es específico y se basa principalmente en un examen ecográfico de cabecera. Las tasas de supervivencia han mejorado notablemente en los últimos años, probablemente debido a un diagnóstico y tratamiento tempranos. Un alto índice de sospecha es esencial y debe conducir a la confirmación / exclusión por ecografía abdominal de cabecera. Los autores recomiendan realizar una ecografía abdominal como parte de la evaluación estándar en la sepsis de inicio tardío cuando persisten los hemocultivos positivos a pesar de la terapia antibiótica adecuada, especialmente en presencia de factores de riesgo como el cateterismo venoso umbilical.
Referencias
-
Tan NWH, Sriram B, Tan-Kendrick APA, Rajadurai VS. Neonatal hepatic abscess in preterm infants: a rare entity? Ann Acad Med Singapore 2005;34:558 – 564 (Abstract)
-
Moens E, De Dooy J, Jansens H, Lammens C, De Beek BO, Mahieu L. Hepatic abscesses associated with umbilical catheterization in two neonates. Eur J Pediatr 2003;162:406 – 409 (Abstract)
-
Chusid MJ. Pyogenic hepatic abscess in infancy and childhood. Pediatrics 1978;62:554 – 559 (Abstract)
-
Kandall SR, Johnson AB, Gartner LM. Solitary hepatic neonatal abscess. J Pediatr 1974;85:567 – 569 (Abstract)
-
Moss TJ, Pysher TJ. Hepatic abscess in neonates. Am J Dis Child 1981;135:726 – 728 (Abstract)
-
Cascio A, Pantaleo D, Corona G, et al. Neonatal liver abscesses associated with candidemia: three cases and review of literature. J Matern Fetal Neonatal Med 2014;27:743 – 749 (Abstract)
-
Semerci SY, Babayigit A, Cebeci B, Buyukkale G, Cetinkaya Met. Hepatic abscesses in preterm infants: report of three cases and review of the literature. J Trop Pediatr 2016;62:255 – 260 (Abstract)
-
Simeunovic E, Arnold M, Sidler D, Moore SW. Liver abscess in neonates. Pediatr Surg Int 2009;25:153 – 156 (Abstract)
-
Lee SH, Tomlinson C, Temple M, Amaral J, Connolly BL. Imaging-guided percutaneous needle aspiration or catheter drainage of neonatal liver abscesses: 14-year experience. AJR Am J Roentgenol 2008;190:616 – 622 (Abstract)
-
M’hamdi K, Kabiri M, Karoubi L, Ghanimi Z, Barkat A. [Neonatal liver abscess after umbilical venous catheter]. Arch Pediatr 2013;20:196 – 198 (Abstract)
-
Lam, Hs, Li AM, Chu WCW, Yeung CK, Fok TF, Ng PC. Mal-positioned umbilical venous catheter causing liver abscess in a preterm infant. Biol Neonate 2005;88:54 – 56 (Abstract)