Manejo perinatal en umbral de viabilidad
Septiembre 2021
Manejo perinatal en umbral de viabilidad
Un marco para la práctica de
British association of Perinatal medicine
Contenidos
Resumen ejecutivo
Propósito
Definiciones
Enfoque de toma de decisión basado en riesgo
1. Evaluación del riesgo para el recién nacido
1a. Evaluación de riesgo basada en gestación, incluyendo mortalidad y sobrevida con discapacidad severa.
1b. Evaluación modificada del riesgo
2.- Asesoramiento a los padre y toma de decisión.
3.- Acuerdo y documentación de un Plan de manejo
Manejo obstétrico
Manjeo obstétrico activo (centrado en sobrevida)
Manjo obstétrico paliativo (centrado en comfort)
Manejo neonatal
Manejo neonatal activo (centrado en sobrevida).
Manejo neonatal paliativo (centrado en comfort)
Implementación de este marco para la práctica
Apéndice 1: Outcomes para prematuros extremos
Apéndice 2: Situations of uncertainty and potential conflict
Apéndice 3: Comunicación : Guia para profesionales consultores con familias en riesgo de parto prematuro extremo.
Apéndice 4: Ayudando a los padres a comprender el nacimiento prematuro extremo.
Apéndice 5: Ejemplo de escenarios
Referencias
1.- Resumen ejecutivo
-
Este Marco ha sido desarrollado por un grupo de trabajo multidisciplinario a la luz de la evidencia de la mejora de los resultados para los bebés nacidos antes de las 27 semanas completas de gestación y la evolución de los cambios nacionales e internacionales en el enfoque de su atención.
-
El manejo del trabajo de parto, parto y período neonatal inmediato debe reflejar los deseos y valores de la madre y su pareja, informados y respaldados por consultas y en colaboración con profesionales obstétricos y neonatales.
-
Siempre que sea posible, el parto prematuro extremo debe manejarse en una Maternidad ubicada junto con una unidad de cuidados intensivos neonatales designada (UCIN).
-
Se puede considerar la estabilización neonatal para los bebés nacidos a partir de las 22 + 0 semanas de gestación luego de una evaluación del riesgo y una discusión multiprofesional con los padres. No es apropiado intentar reanimar a bebés nacidos antes de las 22 + 0 semanas de gestación.
-
La toma de decisiones para los bebés que nacen antes de las 27 semanas de gestación no debe basarse únicamente en la edad gestacional, sino en la evaluación del pronóstico del bebé teniendo en cuenta múltiples factores. Las decisiones deben tomarse con la participación de los equipos obstétricos y neonatales en el centro de referencia pertinente si se contempla la transferencia.
-
La evaluación de riesgos debe realizarse con el objetivo de estratificar el riesgo de un resultado desfavorable en tres grupos: riesgo extremadamente alto, riesgo alto y riesgo moderado.
-
Para los fetos / bebés con riesgo extremadamente alto, la atención paliativa (centrada en el comfort) sería el manejo habitual.
-
Para los fetos / bebés con alto riesgo de outcomes o resultados desfavorables, la decisión de proporcionar sea un tratamiento activo (centrado en la sobrevida) o cuidados paliativos debe basarse principalmente en los deseos de los padres.
-
Para los fetos / bebés con riesgo moderado, se debe planificar un manejo activo.
-
Si se prevé un tratamiento de soporte vital para el bebé, el embarazo y el parto deben manejarse con el objetivo de optimizar la condición del bebé al nacer y posteriormente.
-
Las conversaciones con los padres deben estar claramente documentadas y se debe tener cuidado para garantizar que el plan de manejo acordado se comunique entre los profesionales y los turnos del personal.
-
Las decisiones y el manejo deben revisarse periódicamente antes y después del nacimiento junto con los padres; Los planes pueden reconsiderarse si cambia el riesgo para el feto / bebé, o si cambian los deseos de los padres.
Introducción
El cuidado del bebé, la mujer
y la familia en el momento de un parto extremadamente prematuro es uno
de los aspectos más desafiantes de la medicina perinatal, tanto para los
clínicos como para las familias. En 2006, el Nuffield Council on
Bioethics convocó a un grupo de trabajo para explorar los aspectos
éticos, sociales, económicos y legales en torno a las decisiones
clínicas tomadas en la medicina fetal y neonatal (1); en respuesta a su
informe, la Asociación Británica de Medicina Perinatal (BAPM), en
conjunto con otros grupos profesionales, desarrolló un Marco de Práctica
Clínica para el Manejo de Bebés nacidos Extremadamente Pretérmino con
menos de 26 semanas de gestación. Estos documentos se basaron en gran
medida en datos del estudio EPICure original en 1995 de nacimientos
antes de las 26 semanas de gestación, con algunos datos preliminares
adicionales de EPICure 2 con respecto a los bebés nacidos en 2006 antes
de las 27 semanas de gestación (2,3). Posteriormente, el Real Colegio de
Obstetras y Ginecólogos (RCOG) desarrolló un documento de posición
científica sobre el manejo del parto en el umbral de viabilidad (4).
Los principios éticos que formaron
la base de estas guías anteriores no han cambiado, pero los avances en
el cuidado perinatal han llevado a mejorar constantemente los
outcomes de los bebés ingresados en las unidades de cuidados
intensivos neonatales (UCIN) del Reino Unido, particularmente en las
edades gestacionales más bajas. En la era actual, los outcomes para
los bebés manejados activamente a las 22 semanas de gestación parecen
similares a los de los bebés a las 23 semanas de gestación en el momento
del Marco BAPM para la práctica clínica de 2008 (5-8). Los reportes de
otros países confirman el aumento de la sobrevida y la mejora de los
outcomes del neurodesarrollo para los bebés nacidos antes de las
27 semanas de gestación (9-12). Aunque a nivel internacional siguen
existiendo diferencias en la práctica, existe una creciente disposición
a considerar la estabilización al nacer y los cuidados intensivos
posteriores para la mayoría de los prematuros extremos (13-15),
acompañada de un mayor reconocimiento de la importancia de involucrar a
los padres en la toma de decisiones perinatales (16) . Los outcomes
reportados son por supuesto, impactados por la voluntad de considerar
intervenciones activas antes y después del nacimiento (17).
Este Marco de Práctica actualizado
se ha desarrollado por consenso, tomando en cuenta los datos de
resultados disponibles más recientes tanto del Reino Unido como a nivel
internacional, y sigue una amplia consulta. Agradecemos los aportes del RCOG, la Sociedad Británica de Medicina Materna y Fetal, el Real Colegio
de Pediatría y Salud Infantil, MBRRACE-UK, la Asociación de Enfermeras
Neonatales y organizaciones representativas de padres, incluyendo Bliss y
Sands. El alcance se ha ampliado para incluir partos hasta las 26 + 6
semanas de gestación, para alinear mejor con las recomendaciones
nacionales y los datos publicados, y nos referimos a la nueva RCPCH y
otras guías nacionales sobre cuidados paliativos de bebés, así como
guías sobre cuidados de duelo para padres que experimentan la pérdida de
un bebé (18,19).
La prevención del parto prematuro
es ahora una prioridad nacional y todos los servicios de maternidad
deben garantizar que se tomen medidas para hacer realidad esta ambición.
Se dispone de orientación nacional para permitir estrategias de
prevención; esta guía se centra en la importancia de una buena
comunicación entre los profesionales y los padres, estrategias para
garantizar cuidados activos y / o paliativos de alta calidad, según
corresponda e intervenciones para optimizar los outcomes para los
bebés que nacen demasiado pronto (4,20-22).
El cuidado perinatal en las gestaciones extremadamente prematuras
siempre deberá ser individualizada y debe ser dirigida por personal
más experto en partería, obstetricia y neonatología. Se debe incluir a los
padres en las discusiones sobre el cuidado perinatal y explorar sus
esperanzas y expectativas con honestidad y compasión de una manera
realista. Las decisiones deben tomarse junto con los padres, sobre la
base de la mejor evidencia disponible sobre el pronóstico para el bebé
en particular, y teniendo en cuenta la necesidad de actuar en el mejor
interés del bebé. Es esencial que tales decisiones reflejen toda la
información de pronóstico relevante y no simplemente la edad gestacional.
Propósito
El propósito de este Marco
para la práctica es ayudar en la toma de decisiones antes y / o en el
momento del nacimiento relacionadas con la atención perinatal y el parto
prematuro a las 26 semanas y 6 días de gestación o menos en el Reino
Unido. No se relaciona con la toma de decisiones sobre la interrupción
del embarazo.
Para algunos bebés extremadamente prematuros, los eventos posnatales
pueden indicar que la continuación de los cuidados intensivos neonatales
no es lo mejor para el bebé. Si bien los padres deben ser conscientes de
este posible resultado, este Marco no aborda las decisiones sobre el
retiro o la suspensión del tratamiento para prolongar la vida después de
que un bebé ha sido admitido en una UCIN.
El Marco para la práctica está dirigido principalmente a profesionales, pero estará disponible gratuitamente a través del sitio web de BAPM. Hemos incluido una guía diseñada para ayudar a los profesionales de la salud a comunicarse con los padres sobre los problemas y la información contenida en este documento. Se enfatiza que cada caso será único y que la comunicación siempre debe adaptarse en consecuencia. Esperamos que el Marco se incorpore a las pautas locales y de la red, para garantizar la coherencia de la práctica dentro de las unidades y redes y el reconocimiento de la importancia de la atención individualizada para las familias.
Definiciones
En el Reino Unido, un mortinato se
define legalmente como el nacimiento de un bebé sin signos de vida a las
24 semanas completas de gestación o después.
Para mantener la consistencia, hemos utilizado el término "feto" para
describir al bebé antes del nacimiento y "neonato o bebé" después del nacimiento.
Dentro del documento "padres" se refiere a la madre y su pareja. Hemos
utilizado los términos "manejo activo (centrado en la supervivencia)"
para referirnos al manejo obstétrico y neonatal que tiene como objetivo
lograr la vida del bebé, y "cuidados paliativos (centrados en
comfort)" para referirnos al manejo obstétrico y neonatal cuando el
objetivo no es intentar mantener la vida del feto / bebé, sino
concentrarse en el comfort del bebé. Reconocemos que estos términos
son imperfectos : los cuidados paliativos requieren un enfoque activo
para el manejo del trabajo de parto, el parto y el cuidado del bebé, y
el manejo activo puede incluir apropiadamente ninguna intervención
activa (por ejemplo, parto vaginal sin asistencia). “NICU” se refiere a
una unidad desiganada de cuidados intensivos neonatales, a veces
denominada unidad de nivel 3.
Toma de decisión basada en riesgo
Una consideración ética clave para
las decisiones sobre el establecimiento de un tratamiento de soporte
vital para un bebé extremadamente prematuro es el pronóstico del bebé:
el riesgo de un outcome aceptable (o inaceptable) si se lleva a cabo
un manejo activo (centrado en la sobrevida). Si existe un plan
para proporcionar un tratamiento de soporte vital al bebé, se deduce que
el embarazo y el parto deben manejarse con el objetivo de optimizar la
condición del bebé al nacer y posteriormente.
Aconsejamos un enfoque
paso a paso para la toma de decisiones, que incluye
tres etapas clave :
Evaluación del riesgo para el bebé si ocurre el parto, incorporando tanto la edad gestacional como los factores que afectan la salud materna y / o fetal.
Asesoramiento a los padres y su participación en la toma de decisiones.
Acordar y comunicar un plan de manejo.
1.- Evaluación del riesgo para el bebé
1a.- Evaluación de riesgo basada en la
gestación, incluída la mortalidad y la sobrevida con discapacidad grave
Cuanto antes se haya realizado
la ecografía, se conocerá con mayor precisión la edad gestacional. De
acuerdo con las guías NICE, a todas las mujeres embarazadas en el Reino
Unido se les debería haber ofrecido una ecografía temprana entre las 10
+ 0 y 13 + 6 semanas de gestación, con la medición
de la longitud coronilla - rabadilla (CRL) utilizada para determinar la
gestación. Esta evaluación tiene una precisión de 5 días en el 95% de
los casos (23). A partir de las 14 + 0 semanas (CRL > 84 mm),
la gestación debe estimarse por la circunferencia cefálica fetal; la
incertidumbre estimada de esta predicción de gestación es de 6-7 días a
las 14 semanas, y aumenta a 12-14 días a las 26 semanas de gestación
(24).
La
sobrevida de los bebés extremadamente prematuros ha aumentado de manera
constante desde 2006 con una mayor disposición a ofrecer cuidados
intensivos neonatales. Datos recientes del Reino Unido, para bebés
nacidos en 2016, indican una sobrevida a un año del 38% de los bebés de
23 + 0 a 23 + 6 semanas de gestación que
recibieron tratamiento activo después del nacimiento (8) (Apéndice 1).
Se reportan tasas de sobrevida similares para los bebés ingresados a
las 22 semanas de gestación, pero el número de bebés que sobreviven a
las 22 semanas de gestación es pequeño, con una mortalidad apreciable
durante el trabajo de parto y, por lo tanto, los intervalos de confianza
son más amplios que en edades gestacionales tardías. Estas cifras
concuerdan con los datos internacionales que muestran una tendencia
hacia el aumento de la sobrevida a las 22 semanas de gestación, con
tasas de sobrevida reportadas de aproximadamente un tercio en los bebés
que reciben atención activa al nacer. Dado que solo una pequeña
proporción de bebés nacidos a las 22 semanas de gestación reciben
tratamiento activo, existe la posibilidad de sesgo de selección y los
sobrevivientes pueden representar un subgrupo de bebés de 22 semanas de
gestación con factores de riesgo más favorables (ver más abajo).
En todas las edades gestacionales,
las tasas de sobrevida muestran una mejora continua (6), son más
altas cuando se usa como denominador el número de recién nacidos vivos en
lugar de todos los nacimientos y son más altas cuando se excluyen los
bebés que reciben cuidados paliativos al nacer. Como la sobrevida de
los nacidos vivos estará influenciada por el manejo del trabajo de parto
y el nacimiento, y el riesgo de mortalidad es del 100% cuando se toma la
decisión de ofrecer cuidados paliativos, el denominador más relevante
es el los recién nacidos vivos y en los que se ha intentado un manejo
activo. Los outcomes cambian continuamente y la gestión siempre debe
basarse en los datos más recientes disponibles; el
Apéndice 1
presenta los datos más
actualizados disponibles en septiembre de 2019.
La evaluación del riesgo de
condiciones severamente discapacitantes entre los sobrevivientes está
plagada de dificultades, no menos diferencias en las opiniones
individuales sobre los niveles aceptables de discapacidad. Lo que para
un individuo o familia puede ser un outcome aceptable puede no serlo
para otro. Para las decisiones sobre la provisión de un tratamiento que
potencialmente puede sostener la vida, la consideración éticamente
relevante es el riesgo de discapacidades que podrían afectar si es lo
mejor para el bebé sobrevivir y, por lo tanto, la evaluación del riesgo
debe centrarse en las discapacidades más graves (25).
En ausencia de datos nacionales
actualizados periódicamente sobre la prevalencia de discapacidad grave
después de un parto extremadamente prematuro, recomendamos que la
categoría bien establecida de "discapacidad grave", según la definición
del Grupo de Trabajo BAPM de 2008, se utilice para informar a los padres
cuando se analicen los riesgos siguientes parto extremadamente prematuro
(26). Se reconoce que muchos más prematuros extremos se
verán afectados por grados más leves de discapacidad; ésto también debe
incluirse en la información proporcionada a los padres, con una clara
explicación de que la discapacidad es generalmente imposible de predecir
para bebés individuales al nacer.
La categoría de deterioro severo incluye cualquiera de :
Deterioro cognitivo severo con un coeficiente intelectual inferior a 55 (< - 3 desviación estándar); ésto generalmente resultará en la necesidad de apoyo educativo especial y requerirá supervisión en las actividades diarias.
Parálisis cerebral severa - clasificada como Sistema de Clasificación de Función Motora Gruesa (GMFCS) grado 3 o superior (Apéndice 1)
Ceguera o discapacidad auditiva profunda.
El riesgo de deterioro grave aumenta con el nacimiento cada vez más prematuro y actualmente es de aproximadamente uno de cada siete a las 24 semanas de gestación y del 25% a las 23 semanas de gestación para los bebés que nacen que reciben atención activa y sobreviven. El número de bebés sobrevivientes con información de outcome a largo plazo a las 22 semanas de gestación es relativamente pequeño y, por lo tanto, tiene amplios intervalos de confianza, pero se estima que el riesgo de deterioro grave es de uno de cada tres. En general, a medida que disminuye el riesgo de mortalidad, también disminuye el riesgo de discapacidad entre los sobrevivientes (Apéndice 1).
1b.- Evaluación de riesgo modificada
Se debe utilizar información
precisa sobre el embarazo actual, incluida la evaluación de la salud
tanto fetal como materna, para refinar el riesgo absoluto de sobrevivencia basado en la gestación y la sobrevida sin discapacidad
mayor.
Una variedad de factores están asociados con un riesgo mayor o menor :
Los factores fetales que pueden aumentar el riesgo incluyen sexo masculino, embarazo múltiple, anomalías congénitas y crecimiento fetal deficiente.
Las condiciones clínicas que presentan un riesgo adicional y se han asociado con un aumento de la mortalidad y la morbilidad incluyen la rotura prolongada de membranas antes del parto antes de las 24 semanas de gestación y la evidencia clínica de corioamnionitis (27,28).
Estrategias terapéuticas: la administración de esteroides prenatales y sulfato de magnesio se asocia con una mejor sobrevida y outcomes neonatales, así como con una reducción del riesgo de deterioro infantil, incluso antes de las 24 semanas de gestación (29-32).
Entorno clínico: la sobrevida es más alta en estas gestaciones prematuras extremas en centros con personal experimentado y mayor número de pacientes. Se recomienda una estrategia de trasaldo prenatal por debajo de 27 semanas de gestación para el parto en una unidad de maternidad con UCIN coubicada (4,33-37).
Después de una historia clínica completa y evaluación del riesgo, el riesgo de un outcome inaceptablemente malo si se brinda atención de soporte vital al bebé generalmente se clasificará en una de las siguientes categorías :
Riesgo extremadamente alto
Alto riesgo
Riesgo moderado.
En la Figura 1 se ilustra una herramienta visual propuesta para refinar el riesgo.

Figura 1: Herramienta visual propuesta para refinar el riesgo
El recuadro 1 representa el consenso del Grupo de Trabajo con respecto a las categorías de riesgo para los propósitos de este marco.
BOX 1
Riesgo extremadamente alto
: el Grupo de Trabajo consideró que los neonatos con una probabilidad >
90% de morir o sobrevivir con una discapacidad grave si se promueve el
manejo activo encajarían en esta categoría. Por ejemplo, esto incluiría:
Neonatos entre 22 + 0 - 22 + 6 semanas de gestación con factores de riesgo desfavorables
Algunos neonatos entre 23 + 0 - 23 + 6 semanas de gestación con factores de riesgo desfavorables, incluyendo restricción severa del crecimiento fetal.
(Raramente) bebés ≥ 24 + 0 semanas de gestación con factores de riesgo desfavorables significativos, inclyendo restricción severa del crecimiento fetal.
Riesgo alto : el Grupo de Trabajo consideró que los bebés con un 50-90% de probabilidades de morir o sobrevivir con una discapacidad grave si se instituye la atención activa encajarían en esta categoría. Por ejemplo, esto incluiría:
Neonatos entre 22 + 0 - 22 + 6 semanas de gestación con factores de riesgo favorables
Algunos bebés ≥ 24 + 0 semanas de gestación con factores de riesgo desfavorables y / o comorbilidades
Riesgo moderado : el Grupo de Trabajo consideró que neonatos con probabilidad < 50% de morir o sobrevivir con un deterioro grave si se instituye la atención activa encajarían en esta categoría. Por ejemplo, esto incluiría:
La mayoría de los neonatos ≥ 24 + 0 semanas de gestación
Algunos neonatos entre 23 + 0 - 23 + 6 semanas de gestación con factores de riesgo favorables.
No existe una forma objetiva de definir un riesgo como "extremadamente
alto" versus "alto" y las familias difieren en el
outcome que
consideran inaceptablemente pobre. Por lo tanto, es posible que sea
necesario modificar la evaluación de riesgos a la luz de los
conocimientos, opiniones y valores de los padres. Es importante
que a los padres se les ofrezcan opciones y se les apoye para que tomen
decisiones adecuadas a sus preferencias individuales.
Para las mujeres que se presentan en un centro de maternidad y neonatal
no terciario, la evaluación del riesgo debe incluir una conversación
temprana con el centro de referencia pertinente. Para los embarazos a
partir de las 22 + 0 semanas de gestación, las decisiones no deben
basarse únicamente en la edad gestacional. Dentro de un embarazo
múltiple, el riesgo puede diferir entre fetos y, por lo tanto, cada uno
debe considerarse como un individuo. Esto significa que el manejo
adecuado puede no ser el mismo para todos los bebés, incluso con la
misma edad gestacional. Si el nacimiento ocurre antes de las 22 + 0
semanas de gestación, el manejo obstétrico y neonatal activo no es
apropiado.
El riesgo acordado para el bebé tiene implicaciones éticas y prácticas
para las opciones que deberían estar disponibles :
Riesgo extremadamente alto :
para los bebés con un riesgo extremadamente alto de muerte o de
sobrevida con una discapacidad inaceptablemente grave a pesar del
tratamiento, el cuidado paliativo (centrada en comfort) sería lo mejor
para el neonato y no se debe ofrecer tratamiento de soporte vital. No
hay una indicación absoluta para la asistencia neonatal en el parto,
aunque para familias individuales ésto puede ser útil.
Riesgo alto:
para neonatos con > 50% de riesgo de muerte o de sobrevivir con
deterioro grave inaceptable a pesar del tratamiento, no está claro si el
manejo activo (enfocado en la sobrevida) es lo mejor para el bebé y su
familia. Se debe asesorar cuidadosamente a los padres y los deseos de
los padres deben informar una decisión conjunta de proporcionar
tratamiento activo o paliativo. Idealmente, un médico neonatal
experimentado que se haya reunido previamente con los padres estará
disponible para asistir al parto y supervisar la implementación del plan
acordado.
Riesgo moderado :
para los neonatos con un riesgo <50% de muerte o de sobrevida con una
discapacidad inaceptablemente grave, el manejo activo sería lo mejor
para el bebé. Un médico neonatal experimentado debe asistir al parto.
2. -
Asesoramiento a los padres y toma de
decisiones
Siempre que sea posible, los
padres deben participar en la planificación de un parto extremadamente
prematuro. La consulta de planificación debe incluir al personal clínico
experimentado de los equipos de obstetricia, matronería y neonatal que se
ocuparán de la madre y su bebé antes, durante y después del parto.
La categoría de riesgo evaluada para el bebé (incluida la incertidumbre
inherente en torno a ésto) debe transmitirse con simpatía y claridad, y
las esperanzas y expectativas de los padres deben explorarse con
honestidad y compasión de una manera realista. Debería compartirse
información clara y equilibrada y debatirse las opciones de manejo. Se
debe permitir tiempo para aclaraciones y preguntas, y se les debe
ofrecer a los padres la oportunidad de volver a visitar las discusiones con el equipo perinatal en cualquier momento, reconociendo la naturaleza desafiante de
la información que se les pide que reciban y las decisiones que se están
tomando.
El traslado in útero a una maternidad ubicada
junto a una UCIN debe considerarse lo antes posible cuando se planifica
el manejo activo. Todos estos traslados deben discutirse con el
equipo receptor, y los padres deben ser conscientes de que el pronóstico
(y, por lo tanto, el manejo) puede revisarse luego del traslado in útero a un centro con mayor experiencia en el manejo de partos
extremadamente prematuros (por ejemplo, después de una ecografía
detallada) . La comunicación y los planes acordados deben documentarse
en su totalidad (incluso en el registro portátil de maternidad) y,
cuando sea relevante, comunicarse claramente con el centro receptor. El
plan de tratamiento acordado debe revisarse periódicamente si el
embarazo continúa. También se debe ayudar a los padres a comprender que
el bebé puede nacer en una condición inesperadamente mala o
inesperadamente buena, y las implicaciones de ésto para el cuidado que
podría ser apropiado. Deben existir procesos para asegurar el traslado oportuno.
Cuando se planifica manejo
activo y el tiempo lo permite, los padres deben tener la oportunidad de
visitar la unidad neonatal y de conocer al personal, y deben recibir
información y apoyo con respecto a la extracción de leche materna.
Cuando sea apropiado, se deben describir a los padres los aspectos
prácticos de comenzar, suspender y / o retirar los cuidados intensivos y
el rol positivo de las estrategias de cuidados paliativos. Esto
ayudará a prepararlos para posibles resultados después del nacimiento.
Los padres pueden encontrar que los consejos y el apoyo de sus
familiares, amigos, consejeros espirituales y / o organizaciones de
apoyo locales y nacionales son de gran valor en este momento y deben
estar debidamente señalizados.
3.- Acordar y documentar un plan de manejo
Después de consultar con los
padres, el manejo inicial del nacimiento seguirá una de dos vías:
“activo (centrado en la sobrevida)” o “paliativo (centrado en comfort)”
(Figura 2).
La coherencia en el manejo obstétrico y neonatal es fundamental, ya sea
para asegurar que el bebé nazca en las mejores condiciones posibles o
para evitar intervenciones innecesarias. El plan acordado debe
documentarse claramente y comunicarse a todos los miembros de los
equipos obstétricos y neonatales que puedan estar involucrados en el
cuidado de la familia.
Los desafíos inherentes a la toma de una decisión binaria a partir de un
continuo de riesgo no deben subestimarse y la categorización del riesgo
siempre debe ser realizada por los médicos más experimentados
disponibles. Las calculadoras de riesgo electrónicas pueden ser
valiosas, pero se debe tener cuidado para asegurarse de que contengan
los datos más recientes e incluyan el denominador más relevante.
Se debe informar a los padres que el plan de manejo será revisado y
puede que sea necesario cambiarlo según la condición clínica del bebé
antes, durante o después del nacimiento, o posteriormente en una UCIN.
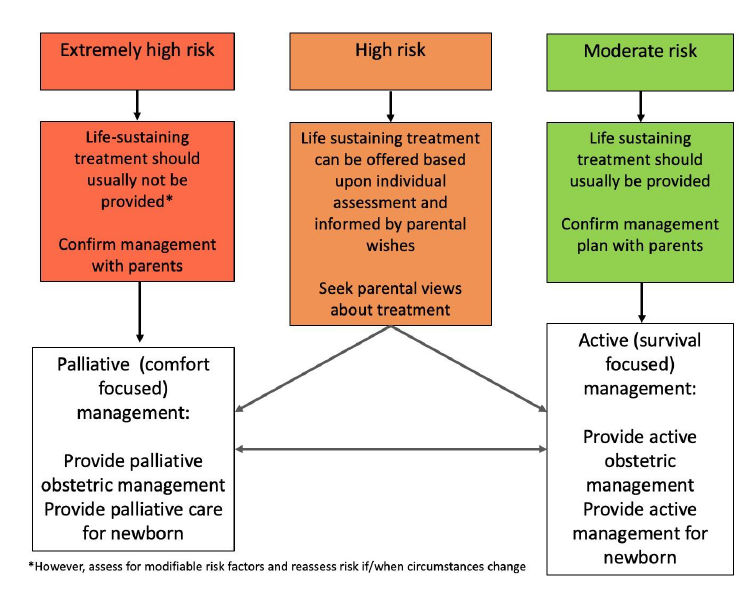
Figura 2.- Toma de decision sobre manejo del parto, después de evaluación del riesgo y después de consultar con los padres.
I.- Manejo obstétrico
Manejo obstétrico activo (centrado en
sobrevida)
Cuando se ha acordado que la atención que potencialmente puede sostener la vida del bebé es apropiada, el manejo obstétrico activo es importante para asegurar que el bebé nazca en las mejores condiciones posibles. Se debe ofrecer un paquete de intervención obstétrica individualizada en todos los casos en los que exista un compromiso con la atención neonatal activa (4,35). Se debe considerar la posibilidad de que cada componente de la intervención optimice la condición del bebé individual al nacer, y no se debe excluir sobre la base de la edad gestacional únicamente. El manejo obstétrico debe revisarse con regularidad, particularmente si los eventos sugieren un cambio en el pronóstico del bebé.
El paquete de atención obstétrica que se ofrecerá a los padres puede
(pero no necesariamente) incluir alguno o todos los siguientes :
Esteroides prenatales
Tocólisis
Traslado prenatal a un centro obstétrico terciario co - localizado con una UCIN
Sulfato de magnesio para neuroprotección
Pinzamiento diferido del cordón, idealmente durante 60 segundos o más
Monitorización de la frecuencia cardíaca fetal intraparto
Cesárea (si se considera que los beneficios potenciales superan los riesgos)
Se ha demostrado que los esteroides prenatales, el uso de tocolíticos, sulfato de magnesio y el pinzamiento diferido del cordón (38) son beneficiosos para mejorar los resultados en los prematuros. Sin embargo, los padres deben ser conscientes de que hay una escasez de datos en relación con la magnitud de los beneficios y riesgos de estas intervenciones, particularmente antes de las 24 semanas de gestación.
El traslado in útero a un centro terciario optimiza los resultados para el bebé, es mejor que el traslado ex - útero y ahora es una recomendación prioritaria del NHS England, además de ser recomendada en la Scottish Maternity and Neonatal Services Review (21,36,37). Si bien la mayoría de las mujeres que presentan amenaza de parto prematuro antes de las 27 semanas de gestación no dan a luz en las 24 horas siguientes, actualmente no existe un test comprobada que prediga con precisión el parto prematuro.
El traslado puede presentar desafíos para la familia, así como para
los servicios obstétricos y de ambulancia, pero el Grupo de Trabajo
recomienda encarecidamente que esto se considere lo antes posible. Una
decisión de traslado prenatal debe incluir una discusión
documentada con el centro terciario correspondiente y una evaluación
cuidadosa del riesgo por parte de un obstetra senior, para garantizar
que la madre esté apta para el traslado y reducir el riesgo de parto en
tránsito. Se les debe dar a los padres información tanto escrita como
verbal. En algunos casos, la mala salud materna y / o la etapa avanzada
del trabajo de parto pueden significar que el traslado
no es la opción más segura.
Por debajo de las 26 semanas de
gestación, un obstetra senior debe participar en las decisiones sobre la
monitorización de la frecuencia cardíaca fetal intraparto, ya que hay
una falta de evidencia para informar la práctica (20). Se debe informar
a la familia de las razones para recomendar o denegar la monitorización
de la frecuencia cardíaca fetal; por ejemplo, puede ser apropiado no
monitorear el corazón fetal si el parto por cesárea no es parte del
paquete de atención acordado, ya sea porque se considera que los riesgos
de la cesárea superan cualquier beneficio potencial o porque los padres
han rechazado la cesárea si hubiera una anomalía de la frecuencia
cardíaca fetal. La inmadurez autónoma en gestaciones inferiores a 26
semanas dificulta la interpretación de la monitorización electrónica
continua de la frecuencia cardíaca fetal (CEFM) y no hay evidencia de
que CEFM mejore los resultados en comparación con la auscultación
intermitente. A partir de las 26 + 0 semanas de gestación, cuando se
planifica el manejo activo, se debe recomendar el MCEF a las mujeres en
trabajo de parto prematuro establecido (4,20).
En la mayoría de los partos extremadamente prematuros, la madre se presenta en trabajo de parto espontáneo y se puede anticipar un parto vaginal sin complicaciones. El riesgo de atrapamiento de la cabeza después de la presentación de nalgas es de aproximadamente el 10% (4) pero la evidencia de parto por cesárea para bebés extremadamente prematuros es limitada y de mala calidad (39,40) y es más probable que el pronóstico sea dictado por factores distintos a modo de parto. La guía NICE es que se puede considerar el parto por cesárea en casos de presentación de nalgas después de las 26 semanas de gestación (20).
Las cesáreas extremadamente prematuras pueden
ser difíciles y aún pueden ocurrir traumatismos fetales, incluyendo el atrapamiento de la cabeza (4). Los riesgos y las consecuencias para la
madre, que incluyen dolor, hemorragia, infección, trombosis y lesiones
en intestino y vejiga, son mayores después de la cesárea en
comparación con el parto vaginal, en particular en las gestaciones
extremadamente prematuras, y deben discutirse con la madre.
Existe un impacto en los embarazos futuros en términos de mayor riesgo
de rotura uterina y placenta mórbidamente adherente, y la probabilidad
de cesárea clásica, con su mayor riesgo de complicaciones maternas
graves, es mayor en la mayoría de las gestaciones prematuras (40,41).
Por todas estas razones, es esencial que la atención obstétrica se
individualice después de una discusión completa entre la familia y un
obstetra senior junto con el equipo neonatal. Debe haber documentación
clara de esta conversación y los deseos de la madre (42). Cuando se haya
acordado el parto por cesárea como el modo óptimo de parto, esto solo
debe ocurrir una vez que se haya establecido el trabajo de parto, a
menos que la condición materna o fetal indique lo contrario. El trabajo
de parto prematuro establecido puede ser difícil de determinar e incluso
con dilatación cervical avanzada, es posible que el parto no se produzca
durante varios días. Puede haber un beneficio adicional para el bebé el
retrasar el parto.
En ausencia de trabajo de parto y
cuando el parto debe acelerarse por razones maternas (p. Ej.,
Preeclampsia o corioamnionitis) o, más raramente, por razones fetales
(p. Ej., Restricción severa del crecimiento fetal), el parto por cesárea
puede ser la única opción para asegurar un parto oportuno. para mamá y /
o bebé. Es poco probable que la inducción del trabajo de parto sea
apropiada en circunstancias en las que existe un compromiso materno o
fetal y se ha acordado con los padres el compromiso de brindar al bebé
una atención que pueda mantener la vida del bebé.
Manejo obstétrico paliativo (centrado en
comfort
Cuando se toma una decisión para el manejo paliativo (centrado en comfort) del bebé al nacer, solo son apropiadas las intervenciones para beneficio materno. No se recomienda el monitoreo de la frecuencia cardíaca fetal intraparto, aunque evaluar o escuchar la presencia de un corazón fetal para verificar la viabilidad puede ser útil para aclarar las expectativas sobre la condición del bebé al nacer y ser preferible para los padres. Los padres deben saber que su bebé puede mostrar signos de vida después del nacimiento, incluidos latidos cardíacos visibles, jadeo y / o movimiento de las extremidades.
II.- Manejo Neonatal
Manejo
neonatal activo (enfocado en la sobrevida)
La estabilización y el apoyo para la transición deben ser realizados
por, o bajo la supervisión directa del miembro de mayor jerarquía del
equipo neonatal / pediátrico disponible en el momento del nacimiento, y
de acuerdo con la guía del Consejo de Reanimación del Reino Unido,
teniendo en cuenta las recomendaciones específicas para bebés
prematuros. (43). Idealmente, este equipo tendrá experiencia en la
estabilización de bebés extremadamente prematuros y estará dirigido por
un neonatólogo consultor. El equipo debe estar al tanto de los deseos de
los padres, pero cuando el bebé nace en una condición inesperadamente
mala o inesperadamente buena, es razonable que el neonatólogo que lo
atiende proceda con cuidado en el mejor interés del bebé (consulte el
Apéndice 2).
El pinzamiento diferido
del cordón durante al menos 60 segundos debe ser una práctica de rutina
(a menos que esté contraindicado), y se debe prestar especial atención
al mantenimiento de la normotermia, con el uso de una bolsa de plástico
y / u otros métodos para brindar cuidado térmico y protección de la
piel. Se debe iniciar la estabilización y la transición con apoyo con
inflación pulmonar, utilizando una mascarilla de tamaño adecuado. Se
debe tener cuidado de no dilatar demasiado los pulmones.
La evaluación clínica en la sala
de partos no es un buen predictor de sobrevida en bebés
extremadamente prematuros (44); Si no hay respuesta a la ventilación con
mascarilla, y si existe alguna duda sobre la idoneidad de la
ventilación, se debe intubar al bebé y administrarle surfactante. La
intervención más importante es el establecimiento de un reclutamiento
pulmonar adecuado y la medida más importante de éxito es la frecuencia
cardíaca. El uso de medidas avanzadas para la reanimación, incluido el
masaje cardíaco y la adrenalina endotraqueal o intravenosa, rara vez se
requieren después de un parto prematuro extremo. En ausencia de
evidencia suficiente para justificar un enfoque diferente en los bebés
extremadamente prematuros, si se considera apropiada la reanimación
avanzada, el Grupo de Trabajo recomienda aplicar algoritmos de
reanimación neonatal como se usan en bebés más maduros.
Cuando los bebés nacen en condiciones mucho peores de lo esperado, puede
ser apropiado reconsiderar la provisión planificada de manejo activo y
pasar a cuidados paliativos (ver
Apéndice 2). La ausencia de frecuencia cardíaca o la bradicardia severa que persiste a pesar de la reanimación
cardiopulmonar eficaz durante más de unos pocos minutos se asocia con
altas tasas de mortalidad y deterioro del desarrollo neurológico en
bebés extremadamente prematuros (45,46). El profesional asistente con
mayor experiencia debe decidir si deben detenerse los intentos de
estabilizar y / o reanimar al bebé (47) o cuándo deben hacerlo (47).
Normalmente, la estabilización debe realizarse en la misma habitación
que los padres, a quienes se les debe ofrecer la oportunidad de ver,
tocar y fotografiar a su bebé. Después de la estabilización exitosa del
bebé, se debe apoyar a la madre para que se extraiga la leche materna lo
antes posible, con la facilitación continua del contacto con los padres
y la participación de la familia como socios en el cuidado.
Manejo neonatal
paliativo (centrado en comfort)
Cuando existe un riesgo extremadamente alto de un mal outcome para el bebé, debe considerase el mejor interés del bebé y en el estándar de práctica no ofrecer manejo neonatal activo. El objetivo del manejo neonatal paliativo es apoyar a los padres y a su bebé y evitar intervenciones que puedan causar discomfort, dolor o separación del bebé de los padres. Esta atención debe brindarse en el lugar más apropiado para la familia (que no es necesariamente una unidad neonatal) y no debe requerir un traslado in útero. Debe hacerse hincapié en la atención centrada en la familia, con oportunidades para que los padres creen recuerdos positivos de su bebé. Se debe elaborar un Plan de Cuidado Individualizado en colaboración con los padres siguiendo las guías de la Vía de Cuidado Paliativo Perinatal de Together for Short Lives (18). Se pueden encontrar más recomendaciones en una monografía del RCPCH sobre la toma de decisiones para limitar el tratamiento en afecciones que limitan la vida y que ponen en peligro la vida (19).
Dependiendo de los deseos de los padres y de la prestación de servicios,
un neonatólogo o un pediatra experimentado puede estar presente en el
momento del parto para realizar una breve evaluación del estado del bebé
al nacer y ayudar al personal de atención del parto y a la familia. No se debe
proporcionar soporte respiratorio (incluída la provisión de ventilación
con presión positiva). Se debe ofrecer a los padres la oportunidad de
cargar y pasar todo el tiempo que deseen con su bebé en un lugar
tranquilo y privado; se les debería haber advertido que el bebé puede
mostrar movimientos reflejos breves o signos de vida después del
nacimiento. En el improbable escenario de que el bebé nazca en una
condición mucho mejor de lo esperado, es posible que sea necesario
reconsiderar el manejo paliativo (ver
Apéndice 2 para mayor discusión).
En promedio, los bebés que nacen
antes de las 24 semanas de gestación que reciben atención de comfort
en la sala de partos viven aproximadamente 60 minutos (rango entre unos pocos
minutos y varias horas) (48). No se requiere oxígeno suplementario, pero
se puede proporcionar si los padres lo desean.
Después de la muerte del bebé, se debe implementar un plan de cuidado de
duelo dirigido por los padres para la familia, que incluya la
comunicación con los padres y la creación de recuerdos. Los padres deben
comprender qué esperar en términos de una revisión de la atención
brindada durante el embarazo y el parto utilizando la Herramienta de
Revisión de Mortalidad Perinatal, y los beneficios de
investigaciones tales como la autopsia e histopatología placentaria, para
proporcionar la mayor explicación posible del parto prematuro y la
muerte de su bebé (18)
En Inglaterra y Escocia, ésto debe seguir las guías descritas en la Ruta Nacional de Atención al Duelo (49); en Gales e Irlanda del Norte existen guías de duelo desarrolladas localmente. Se debe facilitar a los padres para que tomen decisiones informadas y se les debe indicar que el apoyo disponible después de que se vayan a casa. Deben existir vías de seguimiento para todas las mujeres que han tenido un parto extremadamente prematuro e incluir la planificación de la atención para embarazos futuros. La histología placentaria, realizada por un patólogo perinatal, debe ser de rutina.
Después del alta a domicilio, es fundamental una comunicación óptima con todos los profesionales implicados (y en particular el médico de cabecera (GP) , trabajadora social y matrona de la comunidad). La madre seguirá necesitando cuidado posnatal y también debe recibir información y asesoramiento sobre la supresión o donación de leche. A los padres se les debe ofrecer asesoramiento para el duelo y la oportunidad de reunirse con el personal perinatal para una consulta de seguimiento en un entorno ambulatorio.
Siempre que sea posible, esta reunión debe ser conducida
por el mismo personal que asesoró a la familia en el período periparto.
También se debe ofrecer a los padres la oportunidad de participar en un
proceso de revisión de la mortalidad perinatal multiprofesional que siga
el marco establecido en las guías estatutarias y operativas
publicadas (49). En el momento oportuno, también se debe discutir el
pronóstico de futuros embarazos.
Implementación de este marco de práctica
Se debe identificar a una persona
líder en cada maternidad con la responsabilidad de
implementar, educar y difundir este nuevo Marco de Práctica y la
información para los padres que lo acompaña.
En este documento se proporcionan links o enlaces a documentos nacionales
relevantes; éstos deben resaltarse y estar fácilmente disponibles dentro
de cada maternidad.
El manejo del parto prematuro extremo y las conversaciones en torno a ésto pueden ser excepcionalmente desafiantes para el personal, por lo que se recomienda que la implementación de este Marco en unidades individuales esté acompañada de educación y capacitación en habilidades de consulta específicas. En el Apéndice 3 se ofrecen algunas guías y en el Apéndice 4 se ofrece un formato sugerido para la información de los padres. En el Apéndice 5 se proporcionan ejemplos de escenarios para la discusión y el aprendizaje.
Las redes deben garantizar recursos suficientes para hacer frente al número previsto de partos prematuros extremos, tanto reales como amenazas, y deben establecerse vías para garantizar la priorización y la evaluación adecuadas de las mujeres que probablemente darán a luz a prematuros extremos. Una madre que acaba de dar a luz debe ser alojada en un centro de maternidad adyacente a su bebé.
Apéndices y Recursos
Apéndice 1 : Outcomes para prematuros extremos
Sobrevida / Mortalidad
Los estudios internacionales
indican mejoras incrementales en la sobrevida de la mayoría de los
bebés prematuros durante las últimas 1-2 décadas. Existe una amplia
variación en las estimaciones de sobrevida de los bebés nacidos
vivos (por ejemplo, 3 al 22% a las 22 semanas y 39 a 70% a las
24 semanas de gestación), influenciada por la selección de cohortes, el
lugar de nacimiento y la variación en la provisión de manejo activo obstétrico
y neonatal (12). Los mayores cambios en el outcome
parecen ocurrir en las edades gestacionales más bajas. En particular, a
las 22 semanas de gestación, estudios de cohortes recientes de EE. UU.,
Suecia y Alemania (9-12) indican que aproximadamente el 30% de los bebés
nacidos vivos que reciben tratamiento activo sobreviven hasta el alta.
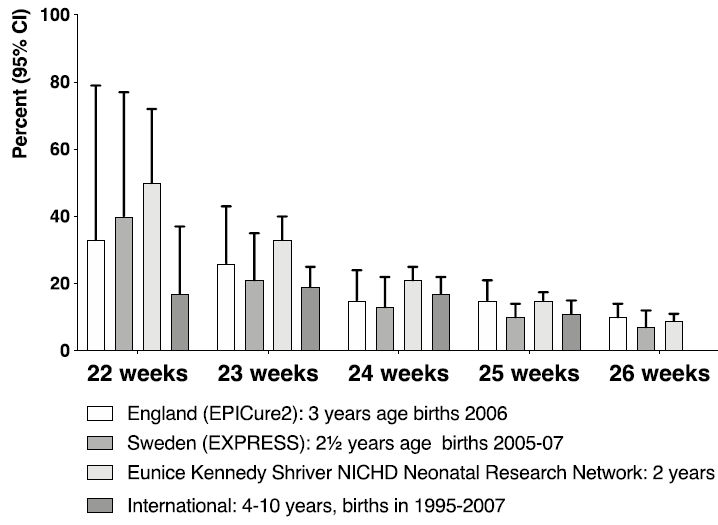
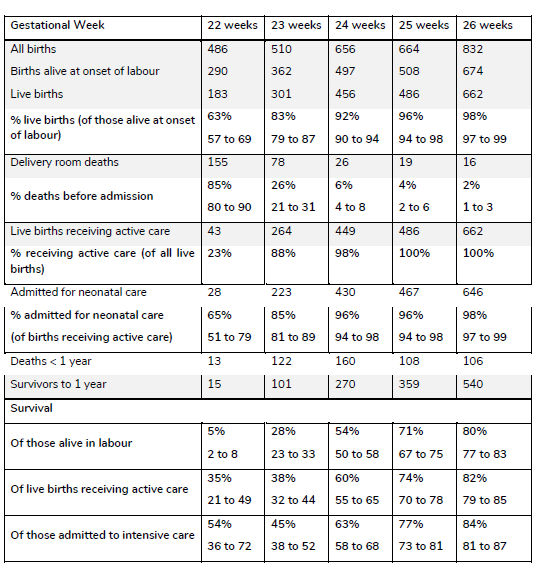
Los datos más recientes sobre outcome de los bebés extremadamente prematuros en el Reino Unido se presentan en la Tabla 1 (fuente: MBRRACE-UK) (8). La sobrevida ha aumentado de manera constante desde 2006 y actualmente se ofrece cuidado respiratorio activo al 88% de los bebés a las 23 semanas y al 23% de los nacimientos a las 22 semanas de gestación. La sobrevida a las 22 semanas de gestación se basa en un pequeño número de bebés y, por lo tanto, los límites de confianza son más amplios que en otras semanas de gestación.
Tabla 1: Número y porcentaje de nacimientos, incluidos los nacimientos en los que el feto estaba vivo al inicio del trabajo de parto, nacidos vivos, nacimientos que recibieron atención activa, ingresos para cuidado neonatal y sobrevida hasta el año de edad para los nacimientos en 2016 en el Reino Unido. El registro de la atención activa en la base de datos MBRRACE-UK comenzó durante 2016 y, por lo tanto, las tasas se infieren del registro de un total de solo 292 muertes (8).
Es probable que la selección de bebés para el tratamiento
activo esté sesgada hacia aquellos con mejores perspectivas, por lo que
la sobrevida esperada después del manejo activo (centrado en la sobrevida) para todos los bebés nacidos a las 22 semanas de
gestación es probable que sea menor que las cifras de sobrevida
informadas. La Figura 3 muestra gráficamente las tasas de sobrevida
estimadas en diferentes gestaciones para los bebés que reciben cuidado
activo en el Reino Unido en comparación con 3 publicaciones recientes;
los hallazgos recientes de MBRRACE-UK son consistentes con los de otros
entornos.
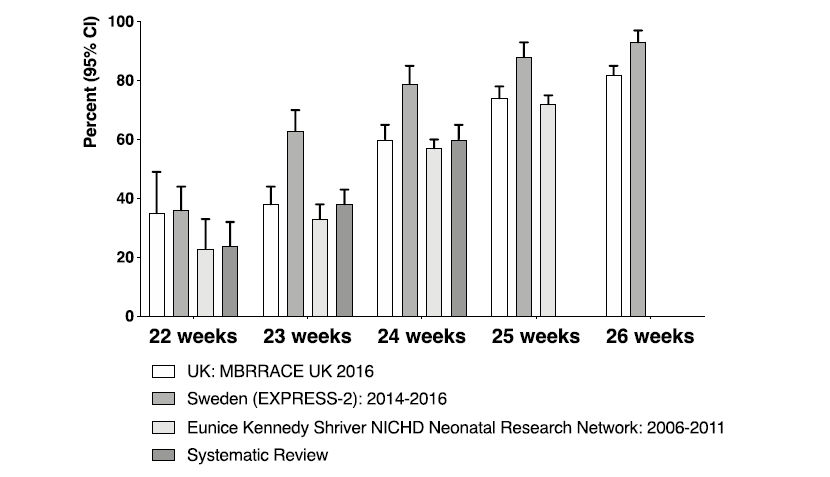
Figura 3: Sobrevida estimada
si se proporciona manejo activo (centrado en la sobrevida),
comparación del Reino Unido con estudios internacionales recientes
(8,9,11,12)
Discapacidad severa
El impacto de una deficiencia
en particular tiene ramificaciones para el funcionamiento en muchas
áreas y se recoge en la Clasificación Internacional del Funcionamiento,
Discapacidad y Salud de la OMS (CIF) (50). La percepción
individual del impacto del deterioro sobre el funcionamiento en la sociedad
(es decir, la discapacidad) es muy personal y varía de una familia a
otra, dependiendo de su experiencia, conocimientos y actitudes, y del
apoyo disponible para ellos. De hecho, también varía entre los
profesionales de la salud neonatal (51,52). Lo que para un individuo o
familia puede ser un resultado aceptable puede no serlo para otro. Los criterios para la
categorización de las deficiencias en los estudios neonatales también
varían. En 1992, un grupo de trabajo patrocinado por la Unidad Nacional
de Epidemiología Perinatal y la Autoridad de Salud de Oxford definió el
estado de salud a los 2 años de una discapacidad grave, que
probablemente resulte en altos niveles de dependencia de otras personas
con posibilidades reducidas de vida independiente u otra o ninguna
discapacidad. Esto se perfeccionó en el documento del grupo de trabajo
BAPM publicado en 2008 (26). Otras autoridades han utilizado una
categoría profunda, un subgrupo de discapacidad grave, en el que basar
el asesoramiento (53).
En ausencia de datos nacionales actualizados periódicamente sobre la prevalencia de deficiencias profundas después de un parto extremadamente prematuro, el grupo de trabajo recomendó que la categoría bien establecida de "discapacidad grave" definida por el grupo de trabajo BAPM se utilice para informar a los padres cuando se discuta el riesgo después de un parto extremadamente prematuro. Esto se ha utilizado en varios estudios grandes basados en la población y proporciona una estimación confiable del riesgo no disponible a partir de datos locales, donde el pequeño número de sobrevivientes introduce una incertidumbre significativa en las estimaciones. En general, para los bebés extremadamente prematuros, a medida que disminuye el riesgo de mortalidad, también disminuye el riesgo de discapacidad grave entre los supervivientes.
La categoría de deterioro
severo incluye cualquiera de :
Deterioro cognitivo severo con un coeficiente intelectual inferior a 55 (<-3 desviación estándar); Esto generalmente resultará en la necesidad de apoyo educativo y requerirá supervisión en las actividades diarias.
Parálisis cerebral severa - clasificada como sistema de clasificación de la función motora gruesa (GMFCS) grado 3 o superior (ver Box 2)
Ceguera o discapacidad auditiva profunda.
Las tasas de prevalencia estimadas de deterioro grave en cuatro estudios principales se muestran en Figura 4, que se puede resumir como :
22 + 0 - 22 + 6 semanas: 1 de cada 3 sobrevivientes tiene una discapacidad severa
23 + 0 - 23 + 6 semanas: 1 de cada 4 sobrevivientes tiene una discapacidad severa
24 + 0 - 25 + 6 semanas: 1 de cada 7 sobrevivientes tiene una discapacidad severa
26 + 0-26 + 6 semanas: 1 de cada 10 sobrevivientes tiene una discapacidad severa
Figura 4.- Prevalencia de deterioro grave del neurodesarrollo en Inglaterra (2006) en comparación con las tasas informadas en publicaciones internacionales recientes que utilizan clasificaciones similares (7,54-56); tenga en cuenta que los datos de la referencia 54 fueron amablemente reanalizados por el NICHD NRN para coincidir con la clasificación del Reino Unido.
Box 2 : descripción de Grados 3 - 5 de GMFCS :
Nivel III: los niños caminan utilizando un dispositivo de movilidad de mano en la mayoría de los entornos interiores. Cuando están sentados, los niños pueden necesitar un cinturón de seguridad para la alineación y el equilibrio de la pelvis. Los traslados de una persona desde sentados a posición de pié y desde suelo a posición de pié requieren la asistencia física de una persona o una superficie de apoyo. Al viajar largas distancias, los niños utilizan alguna forma de movilidad con ruedas. Los niños pueden subir y bajar escaleras agarrándose a una barandilla con supervisión o asistencia física. Las limitaciones para caminar pueden requerir adaptaciones para permitir la participación en actividades físicas y deportes, incluida la autopropulsión de una silla de ruedas manual o con movilidad eléctrica.
Nivel IV: Los niños utilizan
métodos de movilidad que requieren asistencia física o movilidad
motorizada en la mayoría de los entornos. Los niños necesitan asientos
adaptables para el control del tronco y la pelvis y asistencia física
para la mayoría de los traslados. En casa, los niños usan la movilidad
en el piso (rodar, arrastrarse o gatear), caminar distancias cortas con
asistencia física o usar la movilidad motorizada. Una vez colocados, los
niños pueden usar un andador de soporte corporal en casa o en la
escuela. En la escuela, al aire libre y en la comunidad, los niños son
transportados en una silla de ruedas manual o utilizan movilidad
eléctrica. Las limitaciones en la movilidad requieren adaptaciones para
permitir la participación en actividades físicas y deportivas, incluida
la asistencia física y / o la movilidad motorizada.
Nivel V:
Los niños son transportados en
silla de ruedas manual en todos los entornos. Los niños tienen una
capacidad limitada para mantener posturas antigravitatorias
de la cabeza y el tronco y para controlar los movimientos de brazos y
piernas. La tecnología de asistencia se utiliza para mejorar la
alineación de la cabeza, el asiento, la bipedestación y / o la
movilidad, pero el equipo no compensa completamente las limitaciones.
Los traslados requieren la asistencia física completa de un adulto. En
casa, los niños pueden moverse distancias cortas en el piso o pueden ser
llevados por un adulto. Los niños pueden lograr la movilidad propia
mediante la movilidad motorizada con amplias adaptaciones para sentarse
y controlar el acceso. Las limitaciones en la movilidad requieren
adaptaciones para permitir la participación en actividades físicas y
deportes, incluida la asistencia física y el uso de la movilidad
motorizada.
Apéndice 2: Situaciones de incertidumbre y
conflicto potencial
Edad gestacional incierta
Si la edad gestacional es incierta (es decir, no hay ecografía con fecha) pero se cree que es > 22 + 0 semanas, se debe realizar una ecografía por un ecografista experimentado si el tiempo lo permite. Si se escucha el corazón del feto durante el trabajo de parto, un profesional con experiencia en la estabilización de bebés extremadamente prematuros debe asistir al parto. El bebé debe ser recibido en una bolsa de plástico y debe hacerse una estimación de la gestación. A menos que el bebé tenga claramente < 22 + 0 semanas de gestación y / o se calcule (o pese) < 350 g, debe comenzar la estabilización y apoyo a la transición con inflación pulmonar, utilizando una mascarilla del tamaño adecuado, generalmente después de un minuto de clampeo diferido del cordón.
El manejo posterior vendrá dictado por la condición clínica del bebé, la respuesta a las maniobras de estabilización y los deseos y expectativas de los padres. En este escenario, es probable que los padres hayan tenido poco tiempo, si es que tuvieron alguno, para considerar la situación y, por lo tanto, puede ser apropiado proceder con el inicio del manejo neonatal activo (enfocado en la sobrevida) y reevaluar la situación en los minutos siguientes. horas y días. Se observa que la evaluación de la gestación o el riesgo de un outcome en función de la condición al nacer no es confiable (44).
Parto rápido sin tiempo para asesoramiento
El trabajo de parto prematuro
a menudo progresa rápidamente y es posible que no haya tiempo suficiente
para una discusión detallada con los padres antes de que nazca el bebé.
En tal escenario, deberá tomarse una decisión sobre el manejo al nacer
en base a la información clínica disponible e informada por el plan de
manejo más reciente, si lo hubiera. Cuando el riesgo no está claro (por
ejemplo, la gestación es incierta), y particularmente si no ha habido
tiempo para una discusión completa con los padres, por lo general sería
razonable embarcarse en un plan provisional de estabilización +/-
reanimación, que proporcione un tratamiento potencialmente de soporte
vital. en el momento del parto, pero redireccionando a cuidados
paliativos si el bebé parece muy inmaduro o responde mal a la
estabilización (por ejemplo, permanece severamente bradicárdico a pesar
de la intubación y la ventilación con presión positiva intermitente).
Neonato
nacido en inesperadamente buenas condiciones
En las raras circunstancias en las
que se ha acordado la atención paliativa (centrada en comfort),
pero un bebé nace en un estado inesperadamente bueno, el personal médico
de obstetricia y / o pediatría debe discutir con los padres si la
gestación y el pronóstico estimados fueron precisos y si el enfoque
paliativo planificado sigue siendo apropiado. La estabilización no debe
retrasarse si se considera en el mejor interés del bebé.
Neonato
nacido en inesperadamente malas condiciones
Cuando se ha acordado el manejo neonatal activo, pero el bebé nace
inesperadamente en
malas condiciones, es responsabilidad del profesional
neonatal de mayor experiencia a cargo decidir si los intentos continuos
de estabilización y / o reanimación son lo mejor para el bebé. Esto debe
transmitirse con simpatía pero sin ambigüedades a los padres, y debe
ofrecerse cuidados paliativos.
Padres solicitan una segunda opinión
Si los padres lo desean, deberían tener la oportunidad de discutir los outcomes con un segundo miembro senior del equipo perinatal. Cuando los padres no están de acuerdo con el equipo perinatal, la guía RCPCH publicada recientemente sobre cómo lidiar con los conflictos puede ser útil (57).
Amenaza de parto antes
de las 22 + 0 semanas de gestación
Cuando la edad gestacional es
cierta y es inferior a 22 + 0 semanas, debe considerarse en el mejor
interés del bebé y en la práctica estándar no ofrecer cuidados
intensivos neonatales. Si es posible que el parto se retrase hasta un
punto en el que se planifique el cuidado activo del bebé, se debe
considerar el traslado de la madre a una unidad de maternidad adyacente
a una unidad de cuidados intensivos neonatales.
Apéndice 3: Comunicación: Guía para
profesionales consultores con familias en riesgo de parto prematuro
extremo.
Este Apéndice está diseñado para
que lo use todo el personal que atiende a familias en riesgo de parto
prematuro extremo, para facilitar el intercambio de información
consistente y precisa. Debe usarse para apoyar las conversaciones sobre
la toma de decisiones con los padres, junto con información escrita como
la Plantilla de información para padres sugerida : "Ayudando a los
padres a comprender el parto prematuro extremo (Apéndice
4). La información escrita
nunca debe usarse como una herramienta independiente para compartir
información.
Para involucrar adecuadamente a los padres como socios iguales en el
cuidado y la toma de decisiones para sus bebés, todos los padres que
enfrentan un posible parto prematuro extremo deben comprender los
riesgos asociados con el nacimiento de su bebé y las posibles opciones
de tratamiento.
En el contexto de los diferentes escenarios de riesgo descritos en este
Marco, los profesionales de la salud deben considerar cómo su enfoque
para consultar con los padres puede diferir, según las circunstancias
individuales :
En casos de riesgo extremadamente alto, los padres deben recibir información relevante sobre el riesgo para su bebé y la recomendación de que sería mejor para su bebé proporcionar un tratamiento paliativo (centrado en el comfort) obstétrico y neonatal. Se debe informar a los padres sobre el papel que pueden desempeñar en el cuidado de su bebé y en tener un recuerdo después del nacimiento, y deben participar plenamente en las decisiones sobre cómo y dónde se lleva a cabo el manejo paliativo.
En casos de alto riesgo, el rol de la consulta es fundamental para ayudar a los padres junto con los profesionales a decidir el camino correcto para su bebé. Los padres deben recibir tanta información como esté disponible y deben tener el mayor tiempo posible, idealmente durante una serie de discusiones, para trabajar en las diferentes opciones disponibles con el fin de acordar con los profesionales cuál es la opción correcta para su familia.
En los casos de riesgo moderado, los padres deben recibir información relevante sobre el riesgo para su bebé y la recomendación de que será mejor para su bebé brindar un manejo activo tanto antes del parto como después del nacimiento. Se debe informar a los padres sobre las posibles intervenciones y lo que puede suceder a continuación, y participar plenamente en las decisiones sobre cómo se administra el tratamiento activo.
Por lo tanto, la consulta es más crítica cuando el parto estuviera asociado con un alto riesgo de un outcome inaceptablemente malo (ver texto principal). En tales situaciones, los padres necesitan apoyo para tomar una decisión informada sobre la provisión de manejo activo o paliativo; tales situaciones exigen el mayor cuidado y sensibilidad. La consulta no debe ser directiva, pero los profesionales deben tratar de determinar cuándo sería útil para la familia una guía gentil sobre lo que probablemente sea lo mejor para el bebé.
¿ Cuándo es el momento adecuado ?
La evidencia sugiere que los padres encuentran que, cuando el tiempo lo
permite, la consulta es más útil en la primera oportunidad, tanto para
dar tiempo para el procesamiento de la información, la discusión y la
toma de decisiones, como para minimizar los efectos del trabajo de parto
y los medicamentos en la cognición. Las consultas de seguimiento que
permiten un diálogo continuo son muy valoradas por las familias (58,59)
y deben ofrecerse en cualquier momento, reconociendo la naturaleza
desafiante de la información que se les pide a los padres recibir, el
tiempo que ésto puede tomar para procesar y las decisiones que necesitan
ser tomadas.
¿ Quién debería participar ?
Lo ideal es que la consulta con los padres la proporcionen los miembros
más experimentados del equipo perinatal que participan en el cuidado de
la madre y su bebé. La continuidad del cuidado es esencial y, siempre
que sea posible, la consulta debe realizarse como un enfoque conjunto de
obstetricia, neonatología y matronería, garantizando la transparencia y
una comunicación clara y coherente. La presencia de miembros del equipo
multidisciplinario (en particular enfermeras y matronas) durante estas
conversaciones es muy valorada por las familias y puede brindar la
oportunidad de aclarar y mantener conversaciones fuera de la formalidad
de dichos entornos (59,60). Los padres también pueden encontrar el
consejo y el apoyo de su familia, amigos, consejeros espirituales y / u
organizaciones voluntarias de gran valor en este momento.
Estructuración de la consulta
1.- Explorar el
conocimiento y la comprensión previos de los padres
puede ser una forma útil de iniciar la consulta. Es importante
establecer la propia comprensión de los padres sobre los riesgos de su
situación, su experiencia y conocimientos previos, así como tambien sus expectativas de la conversación, tanto para
generar confianza como para garantizar que la consulta satisfaga sus
necesidades individuales. Las esperanzas, prioridades y expectativas de
los padres sobre el cuidado que ellos y su bebé recibirán deben
explorarse con sensibilidad, honestidad y compasión de una manera
realista.
2.- Información equilibrada : los estudios sugieren que no se recibe bien la transmisión de información exclusivamente negativa a los padres. Proporcionar información equilibrada con honestidad parece ser más útil para los padres. Se valora mucho respetar las perspectivas de los padres y la importancia de la esperanza, incluso en las situaciones más difíciles. Explorar las esperanzas, deseos y temores de los padres en cada escenario puede ayudar a lograrlo y a generar confianza y simpatía con el equipo clínico. Cuando la sobrevida no sea posible, o sea extremadamente improbable, se deben explorar las esperanzas de los padres relacionadas con pasar tiempo con su bebé, involucrar a los miembros de la familia y la creación de recuerdos.
3. Transmitir el riesgo : la categorización del riesgo para el bebé de muerte o sobrevida (con o sin discapacidad) en un escenario dado debe transmitirse con simpatía y claridad. A los padres les puede resultar útil ver ésto representado gráficamente (ver Apéndice 4). El riesgo basado en la gestación debe explicarse en el contexto de otros modificadores del riesgo (tales como peso al nacer, sexo, multiplicidad, etc.). Es importante transmitir la información con precisión, en el contexto apropiado. Si bien la estadística más relevante para los padres suele ser la probabilidad de sobrevida si se intenta la estabilización activa y los cuidados intensivos neonatales, se debe ayudar a los padres a comprender que no todos los bebés sobreviven al trabajo de parto y, por lo tanto, los datos de los outcomes o resultados dependen de la etapa en la que los padres reciben asesoramiento.
Por supuesto, los datos de outcome también están muy influenciados por la intención de tratar en el momento del parto y es probable que los outcomes publicados actualmente estén sesgados hacia los fetos / bebés en las mejores condiciones al nacer. No todos los padres encuentran que las cifras porcentuales sean fáciles de entender. Puede ser útil explicar en términos de probabilidades (odds) , por ej. 1 de cada 4 o 1 de cada 10. Para evitar el sesgo de encuadre, sugerimos interpretar el riesgo de manera neutral. Por ejemplo, “Dado lo que sabemos sobre la situación de su bebé, existe un 30% de posibilidades de que su bebé sobreviva. Esto significa que de cada 10 bebés tratados activamente (con cuidados intensivos) en situaciones como ésta, tres sobrevivirían mientras que lamentablemente siete no ”.
4.- Discusión de los
resultados deficientes : no
existe una definición simple de un outcome
"deficiente"; es probable que la interpretación de este varíe mucho
entre los médicos, los padres y las familias. Los datos publicados
generalmente se refieren a sistemas de puntuación o scores y clasificación de
disfunción motora y cognitiva, pero a menudo también incluyen a niños
con pérdida profunda de visión o audición. Es posible que algunos de
estos términos no sean significativos para las familias, y las opiniones
de las familias pueden diferir sobre el outcome que considerarían
inaceptablemente pobre. Por lo tanto, las discusiones siempre deben
incluir la exploración de los puntos de vista y valores de los padres
relacionados con un outcome o resultado aceptable.
Transmitir el concepto de
discapacidad grave en la infancia y las posibles implicaciones para
calidad de vida futura es difícil. Algunas frases útiles pueden incluir
:
No poder caminar o moverse de forma independiente
La posibilidad de no poder hablar
Dificultades para tragar o alimentarse de forma segura
La posibilidad de no poder comprender el mundo que los rodea de manera significativa
No poder ver ni oír correctamente
No poder vivir de forma independiente
Tener muchas necesidades de atención médica con visitas frecuentes al hospital.
Necesidad de apoyo educativo adicional (o necesidad de asistir a una escuela especial)
También es importante destacar el potencial de problemas de salud a más largo plazo, incluyendo la enfermedad pulmonar crónica y las consecuencias de la enterocolitis necrotizante, así como una neurodiscapacidad más leve, problemas de comportamiento y problemas con el rendimiento educativo.
5.- Discusión de los cuidados paliativos: cuando sea apropiado, se deben describir a los padres los aspectos prácticos de comenzar, suspender y retirar los cuidados intensivos y el papel positivo de los cuidados paliativos. Esto ayudará a prepararlos para posibles resultados después del nacimiento. Puede ser útil hablar sobre la creación de recuerdos, explorando las esperanzas y deseos de los padres. Sugerimos consultar la guía de Together for Short Lives y National Bereavement Care Pathway.
6.- Toma de decisiones :
un proceso de toma de decisiones compartido es vital, especialmente en
situaciones de riesgo moderado a alto de resultados inaceptablemente
deficientes. El apoyo y la orientación deben adaptarse a las necesidades
de cada familia. Se debe ayudar a los padres a comprender que, incluso
teniendo en cuenta toda la información disponible, los bebés pueden
nacer en condiciones inesperadamente malas o inesperadamente buenas, y
que ésto
puede afectar a qué cuidados al nacer serían los mejores para su bebé.
7.- Participación de los
padres en el cuidado : la
evidencia sugiere que a los padres les resulta muy útil escuchar cómo
pueden participar en el cuidado de su bebé. “El cuidado centrado en la
familia significa ayudar a los padres a participar en el cuidado de su
bebé” (61,62); ésto debe
comenzar antes del nacimiento.
Cuando se planee ofrecer atención activa al bebé y el tiempo lo permita,
los padres deben tener la oportunidad de visitar la unidad neonatal y
reunirse con el personal, y deben recibir información y apoyo con
respecto a la extracción de leche materna y las otras formas en que
podrían estar involucrados en el cuidado práctico de su bebé si es
ingresado en la unidad neonatal.
8.- Documentación y
seguimiento : La
comunicación y los planes acordados deben documentarse en su totalidad
en el registro o historia clínica y los planes deben revisarse
periódicamente si el embarazo continúa y / o dependiendo de la condición
del bebé al nacer y en los primeros días después del nacimiento. Si se
lleva a cabo un traslado in útero, el contenido y los resultados de las
conversaciones anteriores deben comunicarse claramente (verbalmente y
por escrito) con el centro receptor. La evidencia sugiere que a los
padres les resulta muy útil recibir información complementaria, tal como
información escrita, ayudas visuales y enlaces a otros recursos.
Incluimos una plantilla sugerida para esta información más abajo.
Apéndice 4: Ayudar a los padres a comprender el parto prematuro extremo.
¿ Para
quién es esta información ?
Se le ha proporcionado esta
información porque su equipo de atención médica cree que puede tener a
su bebé muy temprano (prematuramente). Usted y su familia necesitan
saber qué es probable que les suceda a usted y a su bebé si esto ocurre.
El equipo de maternidad y el equipo de neonatología (médicos
especialistas en bebés y matronas ) le hablarán en detalle sobre ésto
además de brindarle esta información y tendrá la oportunidad de hacer
las preguntas que desee.
¿Qué significa ésto?
Un embarazo suele durar alrededor de 40 semanas. La cantidad de semanas que tiene de embarazo (gestación) generalmente se calcula a partir de una ecografía alrededor de las 12 semanas (su fecha de examen). Los bebés que nacen antes de las 22 semanas son tan pequeños y frágiles que no sobreviven. Sus pulmones y otros órganos no están preparados para vivir fuera del útero. Estos bebés diminutos (tiny babies) pueden mostrar signos de vida durante un breve período de tiempo después del nacimiento, pero incluso con la mejor atención neonatal no pueden sobrevivir más de unos pocos minutos u horas.
Los bebés que nacen a las 22 semanas a veces no son lo suficientemente fuertes para sobrevivir al trabajo de parto y al parto vaginal (normal) o por cesárea. Si nacen vivos, pueden sobrevivir si reciben un tratamiento médico intensivo. Sin embargo, algunos bebés extremadamente prematuros tristemente mueren a pesar de este tratamiento. Cuanto antes nazca el bebé, es menos probable que pueda sobrevivir.
Los bebés que nacen muy temprano
también tienen un mayor riesgo de tener problemas de salud y desarrollo
a medida que crecen. Estos riesgos aumentan cuanto antes (más
prematuramente) nace un bebé, y son especialmente comunes en los niños
que nacen antes de las 25 semanas de gestación. Los problemas de salud
pueden incluir dificultades para respirar, problemas intestinales
(incluidas dificultades para alimentarse) y problemas oculares. Los
problemas de desarrollo pueden incluir problemas de movimiento,
aprendizaje y comportamiento que pueden variar de leves a muy graves;
tales problemas se describen en la página siguiente.
Los médicos y matronas le hablarán sobre lo que esperan de su bebé.
En algunas situaciones, hay que tomar decisiones difíciles sobre cómo
cuidar a su bebé antes y después del nacimiento. Lo correcto puede ser
diferente para diferentes familias. Por eso es importante que esté
completamente informada y se sienta capaz de informar a los médicos y
matronas sobre sus deseos para su bebé.
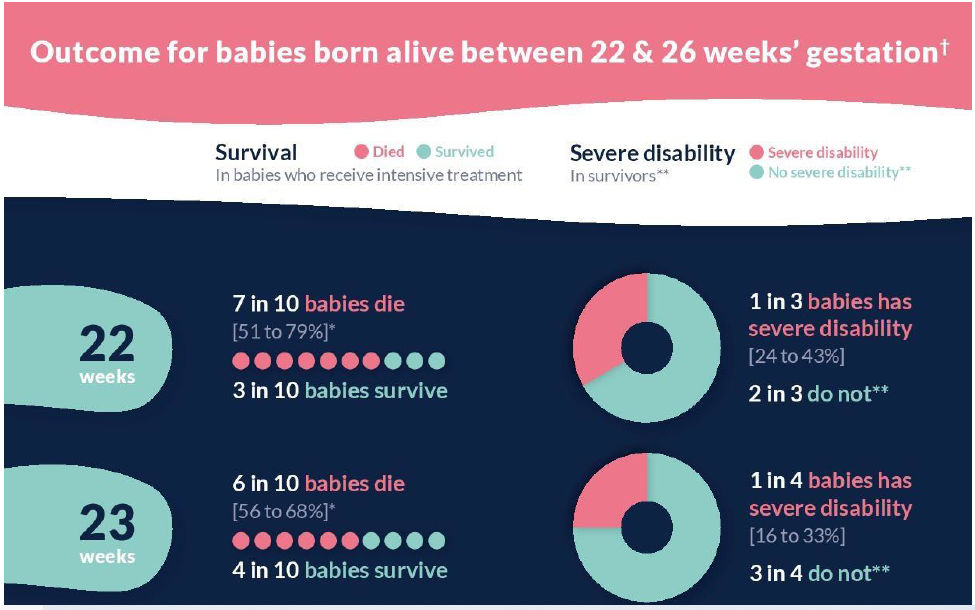
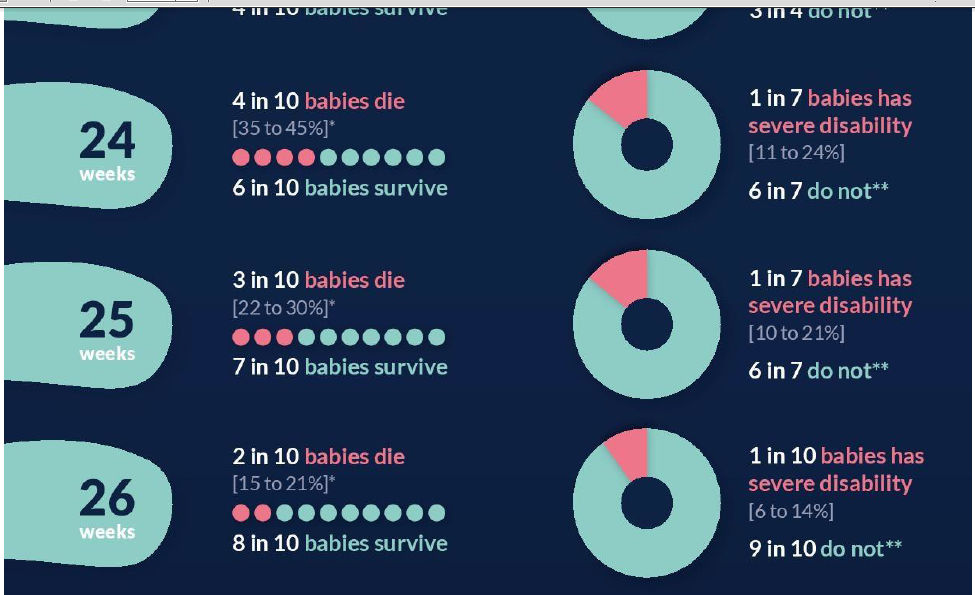

"Outcome"
Estas imágenes se basan en lo que
sabemos sobre la pequeña cantidad de bebés que nacen de manera
extremadamente prematura en el Reino Unido. Muestran cuántos bebés
sobreviven de cada 10 bebés nacidos vivos tan temprano, y de los que
sobreviven, cuántos tienen probabilidades de tener una "discapacidad
grave" cuando crezcan. La mayoría de los bebés crecen sin
discapacidades graves. Una proporción de estos niños desarrollará otros
problemas a medida que crezcan, lo que puede significar, por ejemplo,
que necesitan ayuda adicional en la escuela o que tienen problemas para
caminar o moverse. Algunos pueden tener problemas sociales y
emocionales.
La frecuencia con la que los
niños tienen estos problemas es mayor cuanto antes nacen, y los
problemas son más comunes en los niños que nacen entre las 22 y 24
semanas de gestación.
La probabilidad de que su bebé tenga problemas depende de varias cosas
diferentes , además de qué
tan temprano nacen, también importa cuánto pesa su bebé cuando nace, si
es niño o niña, si es un parto múltiple y también qué tan bien usted y
su bebé se encuentran en el momento del nacimiento.
¿ Qué significa "discapacidad grave" ?
La discapacidad puede significar diferentes cosas para diferentes
personas. Cuando se habla de bebés que han nacido de manera
extremadamente prematura, el término discapacidad grave incluye
problemas como :
No poder caminar o incluso moverse de forma independiente (esto incluye afecciones como parálisis cerebral severa) }
No poder hablar, ni ver ni oír correctamente.
Dificultades para tragar o alimentarse de forma segura
Tener múltiples problemas de salud con visitas frecuentes al hospital.
Necesidad de asistir a una escuela separada para niños con necesidades educativas especiales.
No poder cuidarse a sí mismos o vivir de forma independiente a medida que crecen.
¿ Qué significa ésto para su bebé ?
No sabemos exactamente el
futuro de su bebé. Cada bebé es diferente y es importante hablar con sus
médicos y matronas. Le darán información específica sobre su condición y
la de su bebé.
¿ Qué
pueden hacer los padres ?
Lo que es correcto para su bebé y
su familia es muy individual para usted. Sus médicos hablarán con usted
sobre su situación y tratarán de comprender qué es importante para usted
y su familia. Ellos lo apoyarán, guiarán y lo involucrarán en la toma de
decisiones sobre el tratamiento de su bebé. Pensar en sus esperanzas,
sus deseos y sus temores acerca de su bebé puede ayudar al equipo a
brindarle apoyo de la mejor manera posible.
¿ Qué
le puede pasar a mi bebé ?
Muerte fetal :
algunos bebés que
nacen tan temprano no sobreviven al trabajo de parto y al parto. Si esto
sucede, se le dará a su bebé para que lo sostenga durante el tiempo que
desee. Tendrá la oportunidad de pasar todo el tiempo que quieras con
su bebé y de crear recuerdos con él o ella. Según la ley del Reino Unido, solo
los bebés nacidos después de las 24 semanas completas de gestación
pueden registrarse como mortinatos.
Cuidados intensivos neonatales :
usted y el equipo pueden decidir que comenzar con cuidados intensivos
neonatales sería lo mejor para su bebé. Esto significa que necesitará
algunos tratamientos adicionales antes de que nazca su bebé. Se le
administrarán esteroides para ayudar a los pulmones y el cerebro del
bebé y magnesio, que también ayuda a proteger el cerebro de su bebé. Es
posible que deba ser trasladada a un centro especializado, idealmente
antes de tener a su bebé, pero es posible que no haya tiempo para
hacerlo de manera segura. El equipo también le hablará sobre el
tratamiento que se le dará a su bebé inmediatamente después del
nacimiento y lo que puede suceder a continuación, dependiendo de cómo
reaccione su bebé a este tratamiento.
Si usted y el equipo deciden que los cuidados intensivos son lo mejor
para su bebé, se le debe ofrecer la oportunidad de que le muestren la
unidad neonatal (si hay tiempo para esto), ya que puede ser útil ver la
unidad neonatal y conocer a las personas que en ella trabajan
antes de que nazca su bebé. También puede hablar con el personal sobre
la extracción de leche materna, ya que ésto marca una gran diferencia
para los bebés prematuros.
Cuidado de comfort : Usted y el equipo pueden decidir que será mejor brindar cuidado de comfort a su bebé, ya sea porque existe un riesgo extremadamente alto de que su bebé no sobreviva o porque es probable que sufra una discapacidad de por vida incluso con el mejor trato. Los cuidados de confort también se conocen como cuidados paliativos y son cuidados especiales para los bebés cuyo tiempo es precioso pero corto. Significa proporcionar tratamientos que harán que su vida sea lo más cómoda posible. Le ayudaremos a ser parte de esta atención si lo desea. Sostener a su bebé cerca de usted y hablar con él puede ser muy reconfortante. Puede obtener más información sobre los cuidados de confort o "cuidados paliativos" para bebés en Together for Short Lives.
¿ Y
si mi bebé no llega ahora ?
Si su bebé no nace en los
próximos días, sus posibilidades pueden mejorar. Idealmente,
permanecerá en el útero el mayor tiempo posible (dependiendo de su
salud y la de su bebé).
Si eso sucede, puede haber diferentes opciones para usted y su bebé en
el momento del nacimiento. Eso dependerá de cuándo nazca su bebé y de
otras cosas que afecten las posibilidades de que el bebé responda al
tratamiento. Si este es el caso, su equipo de atención médica continuará
la conversación con usted sobre lo que ha cambiado y qué diferentes
opciones pueden estar disponibles dependiendo de cuándo es probable que
nazca su bebé, y podrá discutir y revisar sus planes acordados en
consecuencia. .
¿ Cómo
se vería mi bebé ?
Los bebés que nacen tan temprano pueden pesar menos de medio kilogramo (1 paquete pequeño de azúcar) y pueden verse bastante diferentes a cómo imaginamos a un bebé recién nacido. Su piel es brillante y fina y está cubierta de pelo fino. A veces, los bebés pueden quedar bastante magullados desde el nacimiento. Si el bebé ha muerto antes de nacer, normalmente no tendrá movimientos. Ocasionalmente, cuando los bebés han muerto muy cerca de nacer, pueden realizar breves movimientos reflejos que desaparecen muy rápidamente.
Si su bebé nace vivo, es posible que respire y haga un pequeño llanto o que no respire. Es posible que sus ojos no puedan abrirse todavía. Para empezar, el color del bebé suele ser violeta o azul.
Traslado a otro hospital
Cuando Ud haya decidido con los
equipos de atención obstétrica y neonatal que iniciar la terapia
intensiva neonatal sería lo mejor para su bebé, las investigaciones
muestran que para los bebés que nacen antes de las 27 semanas de
gestación es mejor, siempre que sea posible, nacer en una unidad de
maternidad especializada con una Unidad de Cuidados Intensivos
Neonatales especializada (a veces llamada 'NICU de Nivel 3'). Si un bebé
que nace antes de las 27 semanas de gestación nace en una unidad de
maternidad (o en el hogar) donde no hay una NICU especializada, entonces
sabemos que, por lo general, al bebé le irá mejor si lo trasladan a una
NICU especializada después del nacimiento.
Si su hospital no tiene una UCIN especializada, ésto puede significar
que se le ofrecerá el traslado a uno de estos centros antes de que nazca
su bebé. Entendemos que este puede ser un momento de mucha ansiedad y
que es posible que la trasladen bastante lejos de su hogar. Puede ser
muy difícil predecir cuales madres darán a luz antes de tiempo, por lo que
algunas madres pueden ser trasladadas a otro hospital y su bebé no
nacer prematuramente.
También puede darse el caso de
que Ud sea considerada demasiado enferma o demasiado avanzada en el trabajo
de parto para que la trasladen de manera segura a otro hospital antes de
que nazca su bebé. Cuando no sea posible trasladarla antes de que nazca
el bebé, su bebé puede ser trasladado por un Equipo de Transporte
Neonatal especializado después del nacimiento. Sus propias necesidades
de salud pueden significar que no podrá viajar de inmediato con su bebé,
pero su equipo de maternidad local hará todo lo posible para trasladarla
a la misma unidad que su bebé tan pronto como sea seguro hacerlo.
Apreciamos que trasladarse a otro hospital puede ser angustioso para usted y su familia, especialmente si está separada de su bebé por un tiempo. Hablaremos de ésto con más detalle si se decide que esta es la mejor opción para su familia.
¿ Y si tengo más preguntas ?
Esta información se le ha
proporcionado como parte de la conversación que su equipo de atención
médica mantendrá con usted sobre su bebé. Si tiene otras preguntas,
asegúrese de pedirles a sus médicos y matronas que las respondan, para
que tenga toda la información que necesita sobre su situación y las
opciones disponibles para usted. Su equipo de atención médica desea
trabajar con usted para tomar la mejor decisión para su bebé y su
familia.
Este espacio es para que el equipo de atención médica que está
discutiendo esto con usted escriba detalles adicionales sobre su bebé o
sus bebés.
Es posible que desee utilizar este espacio para escribir algunas
preguntas para discutir con el equipo.
A muchas familias les resulta
útil tener conversaciones de seguimiento, así que solicite hablar con el
equipo neonatal y de maternidad nuevamente en cualquier momento.
Datos de contacto útiles :
Bliss - Cuidados para bebés prematuros y enfermos
Together for Short Lives - Cuidado para bebés y niños con afecciones que limitan la vida
Sands - Mortinatos y muerte neonatal
Apéndice 5: Ejemplos de Escenarios
Caso 1.
Una madre ha sido ingresada en una
unidad de maternidad local en trabajo de parto prematuro a las 24 + 3
semanas de gestación. El feto masculino único es muy pequeño con un peso
estimado de 450 gramos. La madre aún no ha recibido esteroides
prenatales. Se solicita al equipo pediátrico de guardia que brinde
asesoramiento y asista al parto. Según el Marco, el primer paso es
evaluar el riesgo para el bebé si se produce el parto. Con una gestación
de 24 + 3 semanas, la tasa de sobrevia promedio de los bebés
nacidos vivos en el Reino Unido (si se proporciona un tratamiento
activo) sería aproximadamente del 60%, con un riesgo de 1 de cada 7 de
deterioro grave entre los sobrevivientes.
Sin embargo, en este caso, el muy bajo peso al nacer para la edad gestacional en un feto masculino aumenta el riesgo. Es difícil cuantificar este riesgo, pero el pronóstico del bebé es peor que el promedio para las 24 semanas de gestación y está dentro de la categoría de "alto" riesgo. Dado el riesgo para el bebé, el asesoramiento debe, si es posible, ser proporcionado por un neonatólogo experimentado o un neonatólogo consultor junto con el equipo obstétrico. Si es posible, este asesoramiento debe llevarse a cabo después de que el equipo local haya discutido el caso con la UCIN más cercana. Sería apropiado proporcionar un tratamiento obstétrico y neonatal activo si así lo desearan los padres. Sin embargo, también sería apropiado proporcionar cuidados paliativos, si los padres consideran que eso es lo mejor para el bebé.
En este caso, los padres deciden
después de la consulta que desean que el bebé reciba cuidados paliativos
(centrados en comfort). El trabajo de parto avanza y nace un bebé
vivo que pesa 460 gramos. Está magullado y flácido con una frecuencia cardíaca de 50 respiraciones por minuto. El equipo pediátrico asiste
para apoyar la prestación de cuidados paliativos. El bebé es envuelto y
entregado a sus padres para que lo sostenga. Muere aproximadamente a los
30 minutos de edad.
Caso 2.
Una madre se presenta a su unidad
de maternidad local (SCBU) a las 22 + 0 semanas de gestación con
membranas abultadas y trabajo de parto prematuro activo. No se han
administrado esteroides prenatales y el peso estimado del feto masculino
es de 510 g. Existe un riesgo extremadamente alto de resultados
desfavorables para este feto si el parto ocurre en un período corto de
tiempo. Se informa a la madre y a su pareja del posible outcome y se
les advierte que el tratamiento activo (centrado en la sobrevida) no
se considera apropiado. La madre recibe manejo obstétrico paliativo
y el bebé nace muerto.
Caso 3.
Una madre se presenta en trabajo
de parto prematuro en un centro de nivel 2 a las 22 + 3 semanas de
gestación. El feto fue concebido por FIV y la gestación es segura. El
feto es femenino y tiene un peso fetal estimado de 480 gramos. La madre
aún no ha recibido esteroides prenatales. Se solicita al equipo de
pediatría que brinde asesoramiento y asista al parto. La evaluación del
riesgo en este caso indica que si el nacimiento ocurre de manera
inminente, habría un riesgo extremadamente alto de que el bebé muera o
de que sobreviva con una discapacidad grave. Si el trabajo de parto
avanza, lo habitual sería proporcionar cuidados paliativos al nacer. El
equipo neonatal puede asistir al parto para brindar apoyo para los
cuidados paliativos, pero no para brindar reanimación. Sin embargo,
existen factores de riesgo potencialmente modificables en este caso. En
ausencia de evidencia de corioamnionitis, es posible retrasar el parto
prematuro con tocólisis y, por lo tanto, si los padres lo desean, se
podría proporcionar un manejo activo para el tratamiento, traslado prenatal y corticosteroides.
Dos días después, a las 22
+ 5 semanas, luego de traslado a una unidad de maternidad con UCIN y la administración de esteroides, el trabajo de parto
avanza. Dado el avance en la gestación, la disponibilidad de cuidados
intensivos neonatales especializados y el efecto anticipado de los
corticosteroides, ahora se considera que el riesgo del bebé cae en la
categoría "alto". En consecuencia, después de una consulta adicional con
los padres, sería apropiado proporcionar un manejo activo si ésto es lo
que desean los padres.
En este caso, los padres deciden que desean que el bebé reciba atención neonatal activa, se le administra sulfato de magnesio y nace un bebé vivo que pesa 490 gramos. El bebé es intubado, recibe surfactante y es trasladado a cuidados intensivos neonatales.
Caso 4.
Una madre se presenta en su unidad
de maternidad local a las 25 + 2 semanas de gestación en
trabajo de parto inicial. Tiene un feto femenino bien desarrollado. Se le
ofrecen esteroides prenatales y los acepta, pero rechaza el traslado a
la UCIN más cercana (a una hora de viaje) donde hay una cuna disponible.
Su pareja pregunta al equipo de obstetricia qué sería lo mejor para el
bebé, y la matrona tiene claro que los padres no están de acuerdo con el
traslado.
Acción recomendada : como parte de la consulta con los padres, se deben
explicar claramente las razones por las que se recomienda el traslado.
Los datos muestran que para la mayoría de los bebés prematuros, el
pronóstico (tanto la sobrevida como el outcome del desarrollo
neurológico) es mejor si nacen en una unidad de maternidad con UCIN.
Puede ser difícil predecir el trabajo de parto prematuro, por lo que se prefiere el traslado temprano. Sería importante explorar las razones por las que la madre no desea ser trasladada y abordar todas sus preocupaciones. Si la madre aún se niega a traslado, no se la puede trasladar, pero se le debe ofrecer sulfato de magnesio y se le debe aconsejar que trasladen al bebé después del parto. En este caso, el interés superior del niño se beneficiaría con la atención temprana en una UCIN. Sería prudente alertar tanto a la UCIN como al equipo de transporte local, así como pensar en quién estará disponible para estabilizar al bebé después del nacimiento. También se debe informar a la madre que, si bien se hará todo lo posible para trasladarla a un centro de maternidad con UCIN, es posible que sea necesario retrasar su traslado si no se encuentra bien después del parto.
Caso 5.
Una mujer es trasladada a un
centro de nivel 3 a las 23 + 6 semanas de gestación en trabajo de parto
prematuro luego de la rotura prematura de membranas dos días antes. Ella
había recibido esteroides antes del traslado. El feto femenino
parece estar bien desarrollado y no hay signos de compromiso fetal.
Después de hablar con el equipo neonatal y de ser informada sobre los
resultados del parto prematuro, la madre expresa que está muy preocupada
por la posibilidad de que el bebé sobreviva con una discapacidad grave.
Ella solicita que no se haga manejo obstétrico activo y solicita cuidados paliativos del bebé
en el momento del parto.
El equipo neonatal advierte a la
madre que, teniendo en cuenta todos los factores, su bebé tendría un
riesgo moderado de muerte o de discapacidad grave. Lo habitual sería
realizar un manejo activo del bebé en esta situación, sabiendo que si se
desarrollaran complicaciones en la unidad de cuidados intensivos
neonatales, habría la opción de retirar posteriormente el tratamiento
prolongador de vida. La madre acepta este plan y el bebé nace unas horas
después, recibe estabilización en la sala de partos y es trasladado a la
unidad de cuidados intensivos neonatales.
Referencias
-
Critical care decisions in fetal and neonatal medicine: ethical issues. Nuffield Council on Bioethics 2006 www.nuffieldbioethics.org
-
Costeloe K, Hennessy E, Gibson AT, Marlow N, Wilkinson AR, The EPICure study: Outcome to discharge from hospital for infants at the threshold of viability. Pediatrics 2000;106:659-671.
-
Marlow N, Wolke D, Bracewell M, Samara M, for the EPICure Study Group. Neurologic and developmental disability at 6 years of age after extremely preterm birth. N Engl J Med 2005; 352:9-19.
-
Perinatal Management of Pregnant Women at the Threshold of Infant Viability. RCOG Scientific Impact Paper No. 41 (2014) available at https://www.rcog.org.uk/en/guidelines-research-services/guidelines/sip41/
-
Costeloe KL, Hennessy EM, Haider S, Stacey F, Marlow N, Draper ES. Short term outcomes after extreme preterm birth in England: comparison of two birth cohorts in 1995 and 2006 (the EPICure studies). BMJ 2012:345:e7976.
-
Santhakumaran S, Statnikov Y, Gray D, Battersby C, Ashby D, Modi N, on behalf of the Medicines for Neonates Investigator Group. Survival of very preterm infants admitted to neonatal care in England 2008–2014: time trends and regional variation. Arch Dis Child 2018;103:F208-F215.
-
Moore T, Hennessy EM, Myles J, Johnson SJ et al. Neurological and developmental outcome in extremely preterm children born in England in 1995 and 2006: the EPICure studies. BMJ 2012;345:e7961
-
Smith LK, Draper ES, Manktelow BN, Fenton A, Kurinczuk J on behalf of the MBRRACE-UK Collaboration. MBRRACE-UK Report on survival up to one year of age of babies born before 27 weeks gestational age for births in Great Britain from January to December 2016. Leicester: The Infant Mortality and Morbidity Studies, Department of Health Sciences, University of Leicester. 2018.
-
Norman M, Hallberg B, Abrahamsson T, Björklund LJ, et al. Association between year of birth and 1-year survival among extremely preterm infants in Sweden during 2004-2007 and 2014-2016. JAMA 2019;321:1188–12.
-
Patel RM, Rysavy MA, Bell EF, Tyson JE. Survival of Infants Born at Periviable Gestational Ages Clin Perinatol 2017;44:287–303.
-
Mehler K, Oberthuer A, KellerT, Becker I et al. Survival among infants born at 22 or 23 weeks’ gestation following active prenatal and postnatal care. JAMA Pediatrics 2016;170:671–77.
-
Myrhaug HT, Brurberg KG, Hov L, Markestad T. Survival and impairment of extremely premature infants: a meta-analysis. Pediatrics 2019;143:e20180933
-
Guillén U, Weiss EM, Munson D, Maton P et al. Guidelines for the Management of Extremely Premature Deliveries: A Systematic Review. Pediatrics 2015;136:343-50.
-
Lemyre B, Moore G. Counselling and management for anticipated extremely preterm birth. Paediatr Child Health 2017;22:334–341.
-
Wilkinson D, Verhagen E. Thresholds for resuscitation of extremely preterm infants in the UK, Sweden, and Netherlands. Pediatrics 2018;142:s1
-
POPPY Steering Group, Family-centred care in neonatal units: A summary of research results and recommendations from the POPPY Project, 2009; NHS England, Neonatal Critical Care Transformation Review, 2018
-
Rysavy MA, Li L, Bell EF, Das A et al. Between-hospital variation in treatment and outcomes in extremely preterm infants. N Engl J Med 2015;372:1801-11.
-
https://www.togetherforshortlives.org.uk/wp-content/uploads/2018/01/ProRes-Core-Care-Pathway.pdf
-
Larcher V, Craig F, Bhogal K, Wilkinson D, Brierley J, on behalf of the Royal College of Paediatrics and Child Health. Making decisions to limit treatment in life-limiting and life-threatening conditions in children: a framework for practice. Arch Dis Child 2015;100:s1-s23.
-
https://www.nice.org.uk/guidance/ng25/chapter/Update-information
-
https://www.england.nhs.uk/wp-content/uploads/2016/03/saving-babies-lives-car-bundl.pdf
-
Papageorghiou AT, Kemp B, Stones W, Ohuma EO et al.; International Fetal and Newborn Growth Consortium for the 21st Century (INTERGROWTH-21st). Ultrasound-based gestational-age estimation in late pregnancy. Ultrasound Obstet Gynecol 2016;48:719-26.
-
Wilkinson D. Death or Disability? The Carmentis machine and decision making for critically ill children. Oxford University Press. 2013
-
Xiao D, Zhu T, Qu Y, Gou X et al. Maternal chorioamnionitis and neurodevelopmental outcomes in preterm and very preterm neonates: A meta-analysis. PLoS One 2018;13(12); (12):e0208302
-
Park GY, Park WS, Yoo HS, Ahn SY et al. Short-term outcomes comparison between preterm infants with and without acute hypoxic respiratory failure attributable to presumed pulmonary hypoplasia after prolonged preterm premature rupture of membranes before 25 gestational weeks. J Matern Fetal Neonatal Med 2018;13:1-8.
-
Roberts D, Brown J, Medley N, Dalziel SR. Antenatal corticosteroids for accelerating fetal lung maturation for women at risk of preterm birth. Cochrane Database of Systematic Reviews 2017, Issue 3. Art. No.: CD004454. DOI: 10.1002/14651858.CD004454.pub3
-
Travers CP, Clark RH, Spitzer AR, Das A, Garite TJ, Carlo WA. Exposure to any antenatal corticosteroids and outcomes in preterm infants by gestational age: prospective cohort study. BMJ 2017;356:j1039
-
Ehret DEY, Edwards EM, Greenberg LT, Bernstein IM et al. Association of antenatal steroid exposure with survival among infants receiving postnatal life support at 22 to 25 weeks’ gestation. JAMA Network Open. 2018;1(6):e183235.
-
Doyle LW, Crowther CA, Middleton P, Marret S, Rouse D. Magnesium sulphate for women at risk of preterm birth for neuroprotection of the fetus. Cochrane Database of Systematic Reviews 2009, Issue 1. Art. No.: CD004661. DOI: 10.1002/14651858.CD004661.pub3
-
Marlow N, Bennett C, Draper ES, Hennessy EM, Morgan AS, Costeloe KL. Perinatal outcomes for extremely preterm babies in relation to place of birth in England: the EPICure 2 study. Arch Dis Child Fetal Neonatal Ed 2014;99:F181–F188.
-
Neonatal Service Quality Indicators Standards relating to Structures and Processes supporting Quality and Patient Safety in Neonatal Services. BAPM, June 2017. Available at https://www.bapm.org/sites/default/files/files/NSQI%20FINAL_0.pdf
-
David AL, Soe A. Extreme prematurity and perinatal management. The Obstetrician and Gynaecologist 2018;20:109-17.
-
Helenius K, Longford N, Lehtonen L, Modi N, Gale, C on behalf of the Neonatal Data Analysis Unit and the United Kingdom Neonatal Collaborative. Association of early postnatal transfer and birth outside a tertiary hospital with mortality and severe brain injury in extremely preterm infants: observational cohort study with propensity matching. BMJ 2019 online publication https://doi.org/10.1136/bmj.15678
-
Fogarty M, Osborn D, Askie L, Seidler AL et al. Delayed vs early umbilical cord clamping for preterm infants: a systematic review and meta-analysis. Am J Obs Gyn 2018;218:1-8
-
Grabovac M, Karim JN, Isayama T, Korale Liyanage S, McDonald SD. What is the safest mode of birth for extremely preterm breech singleton infants who are actively resuscitated? A systematic review and meta-analyses. BJOG 2018;125:652–663.
-
Reddy UM, Rice MM, Grobman WA, Bailit JL et al. Serious maternal complications after early preterm delivery (24– 33 weeks’ gestation). Am J Obstet Gynecol 2015;213:538.e1-9.
-
Blanc J, Resseguier N, Goffinet F, Lorthe E et al. Association between gestational age and severe maternal morbidity and mortality of preterm caesarean delivery: a population-based cohort study. Am J Obstet Gynecol 2019;220:399.e1-9.
-
https://rcpsg.ac.uk/college/this-is-what-we-stand-for/policy/consent/the-montgomery-case
-
Manley BJ, Dawson JA, Omar F, Kamlin C et al. Clinical assessment of extremely premature infants in the delivery room is a poor predictor of survival. Pediatrics 2010;125:559-64.
-
Wyckoff HM, Salhab WA, Heyne RJ, Kendrick DE, Stoll BJ, Laptook AR. Outcome of extremely low birth weight infants who received delivery room cardiopulmonary resuscitation. J Pediatr 2012;160:239-44.
-
Haines M, Wright IM, Bajuk B, Abdel-Latif ME et al. Population-based study shows that resuscitating apparently stillborn extremely preterm babies is associated with poor outcomes. Acta Paediatrica 2016;105:1305-11.
-
McGrath JS, Roehr CC, Wilkinson D. When should resuscitation at birth cease? Early Human Development 2016; 101:31-36
-
Macfarlane PI, Wood S, Bennett J. Non-viable delivery at 20-23 weeks gestation: observations and signs of life after birth. Arch Dis Child Fetal Neonatal Ed 2003;88: F199-202.
-
http://www.nbcpathway.org.uk/file/aw_5844_nbcp_neonatal_death_pathway.pdf
-
Bax M, Goldstein M, Rosenbaum P, Leviton A et al. Executive Committee for the Definition of Cerebral Palsy. Proposed definition and classification of cerebral palsy. Dev Med Child Neurol 2005;47:571-6.
-
Gallagher K, Marlow N, Edgley A, Porock D. The attitudes of neonatal nurses towards extremely preterm infants. Journal of Advanced Nursing 2012;68:1768-79.
-
Gallagher K, Aladangady N, Marlow N. The attitudes of neonatologists towards extremely preterm infants: a Q methodological study. Archives of Disease in Childhood-Fetal and Neonatal Edition 2016;101:31-36.
-
Tyson J, Parikh N, Langer J, Green C, Higgins J and The National Institute Of Child Health And Human Development Neonatal Research Network. Intensive care for extreme prematurity -- moving beyond gestational age. NEJM 2008;358:1672
-
Serenius F, Sjörs G, Blennow M, Fellman V et al; EXPRESS study group. EXPRESS study shows significant regional differences in 1-year outcome of extremely preterm infants in Sweden. Acta Paediatr 2014;103:27-37.
-
Adams-Chapman I, Heyne RJ, DeMauro SB, Duncan AF et al. for the Follow-Up Study of the Eunice Kennedy Shriver National Institute of Child Health and Human Development Neonatal Research Network. Neurodevelopmental impairment among extremely preterm infants in the neonatal research network. Pediatrics 2018;141:e20173091.
-
Ding S, Lemyre B, Daboval T, Barrowman N, Gregory P. Moore G. A meta-analysis of neurodevelopmental outcomes at 4–10 years in children born at 22–25 weeks gestation. Acta Pædiatrica 2019;108:1237-44.
-
https://www.rcpch.ac.uk/news-events/news/new-advice-seeks-prevent-parent-doctor-conflict-paediatrics
-
Young E, Tsai E, O’Riordan A. A qualitative study of predelivery counselling for extreme prematurity. Paediatr Child Health 2012;17:432-6.
-
Kharrat A, Moore GP, Beckett S, Nicholls SG, Sampson M, Daboval T. Antenatal consultations at extreme prematurity: a systematic review of parent communication needs. J Pediatr 2018;196:109-15.
-
Kaempf JW, Tomlinson MW, Campbell B, Ferguson L, Stewart VT. Counseling pregnant women who may deliver extremely premature infants: medical care guidelines, family choices, and neonatal outcomes. Pediatr 2009;123:1509-15.
-
https://www.bliss.org.uk/health-professionals/bliss-baby-charter